Néphrologie & Thérapeutique
MENUCost-effectiveness analysis of various strategies of end-stage renal disease patients’ care in France Volume 12, issue 2, Avril 2016
- Key words: End-stage renal disease, Medico-economic evaluation, Renal replacement therapy, Simulation
- DOI : 10.1016/j.nephro.2015.10.004
- Page(s) : 104-15
- Published in: 2016
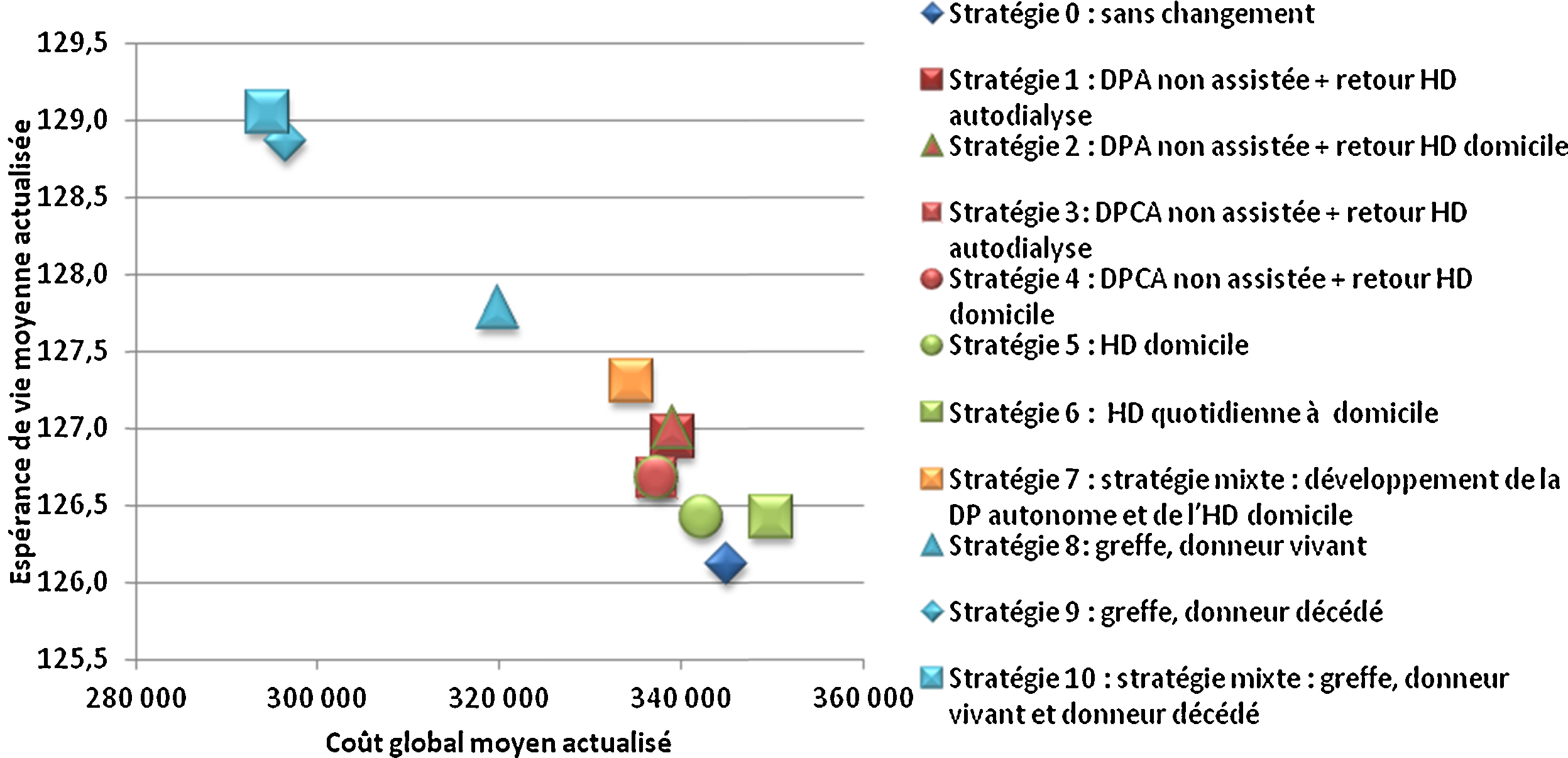
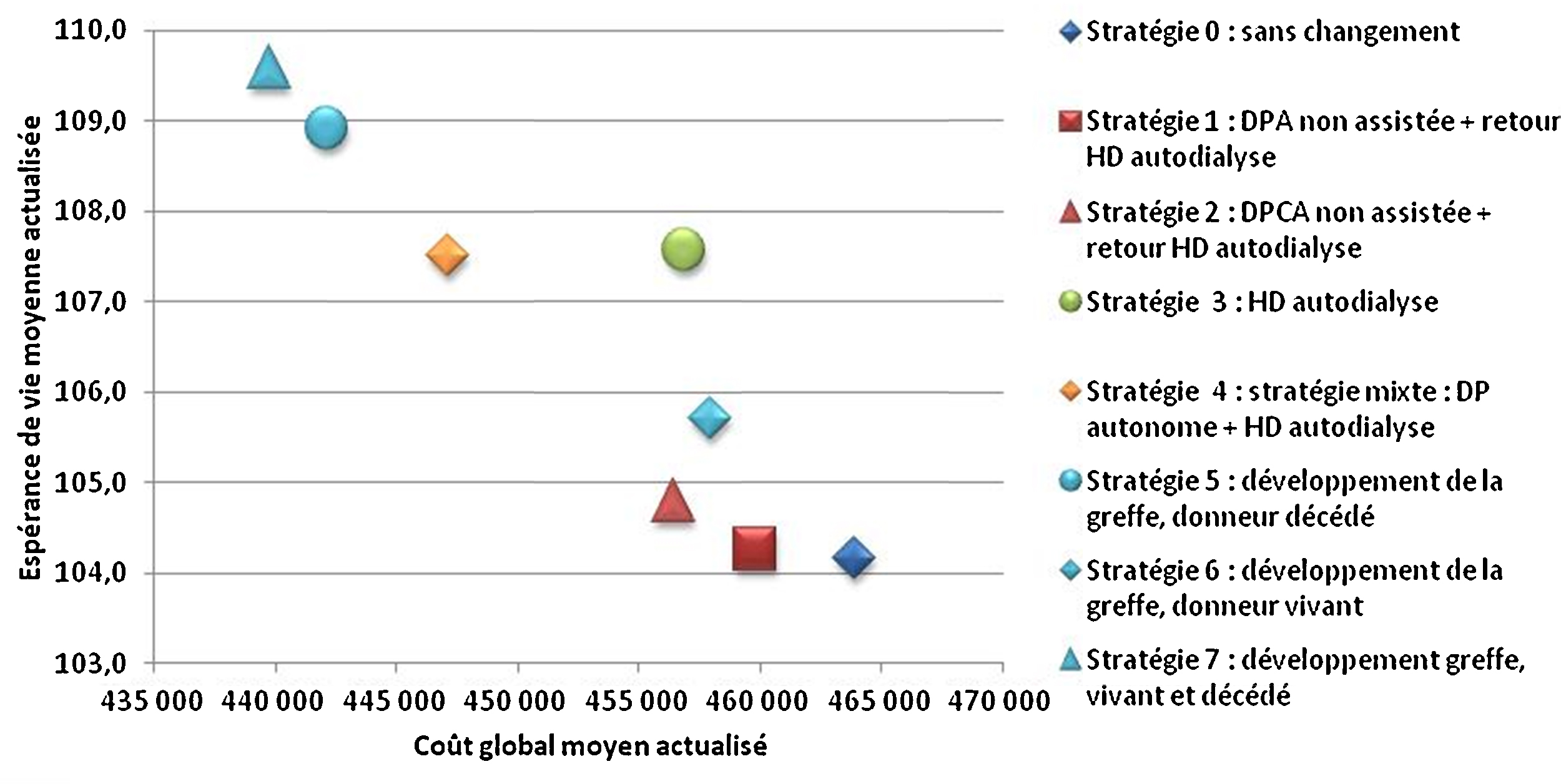
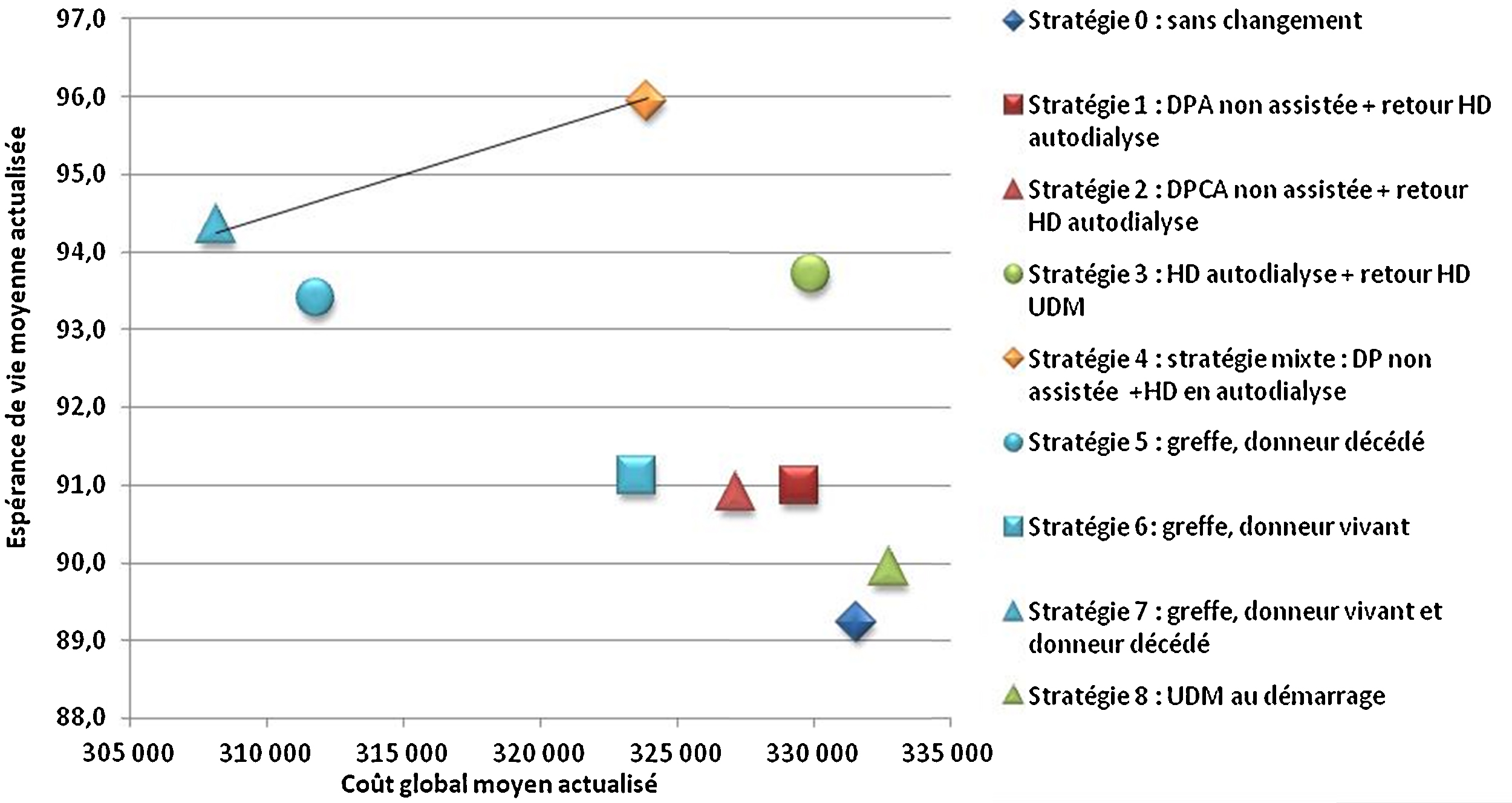
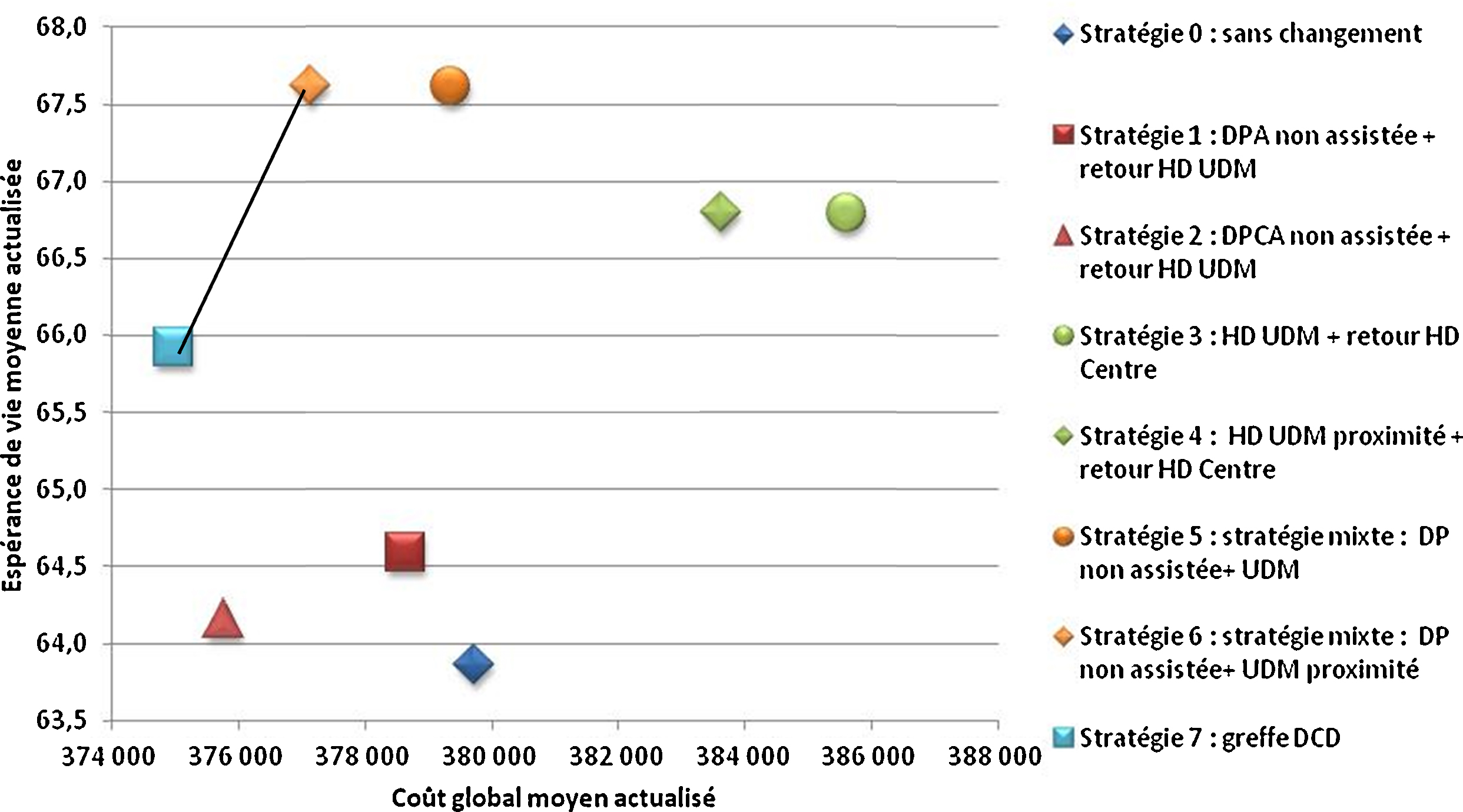
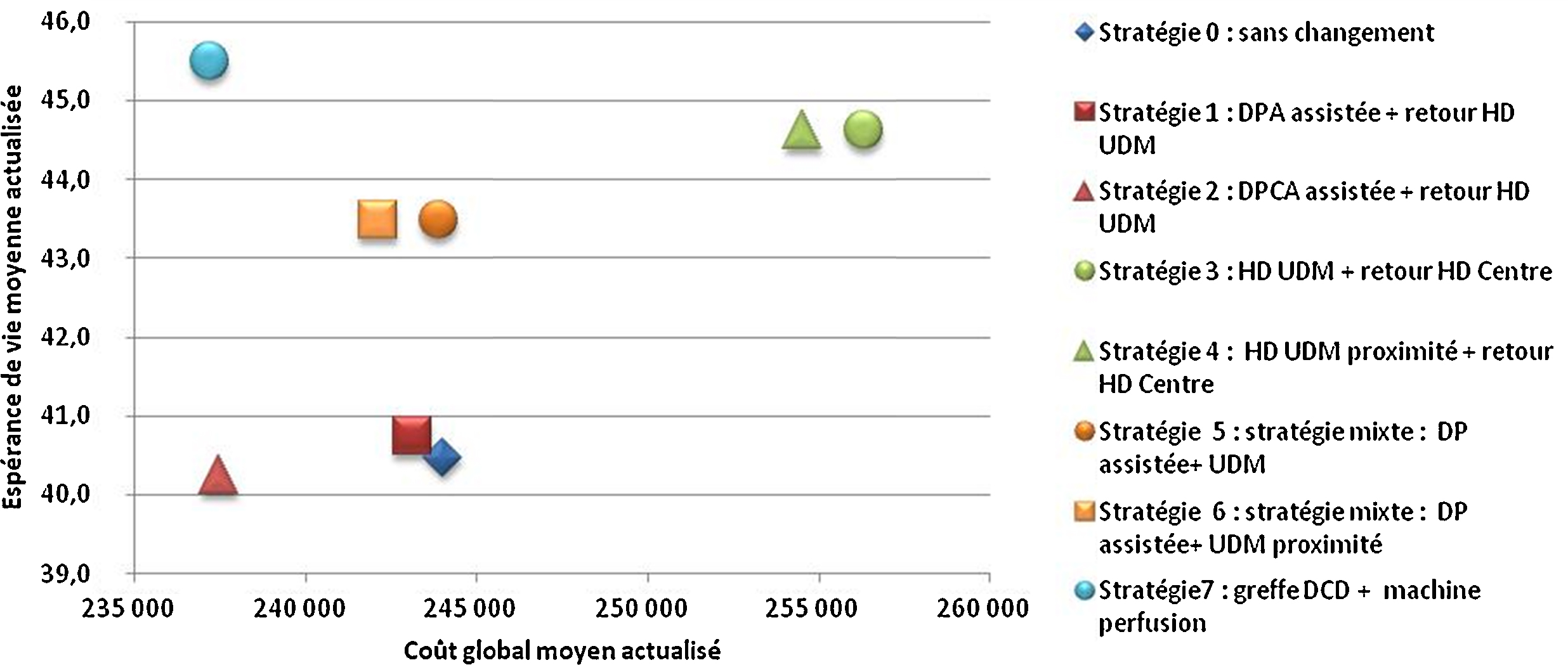
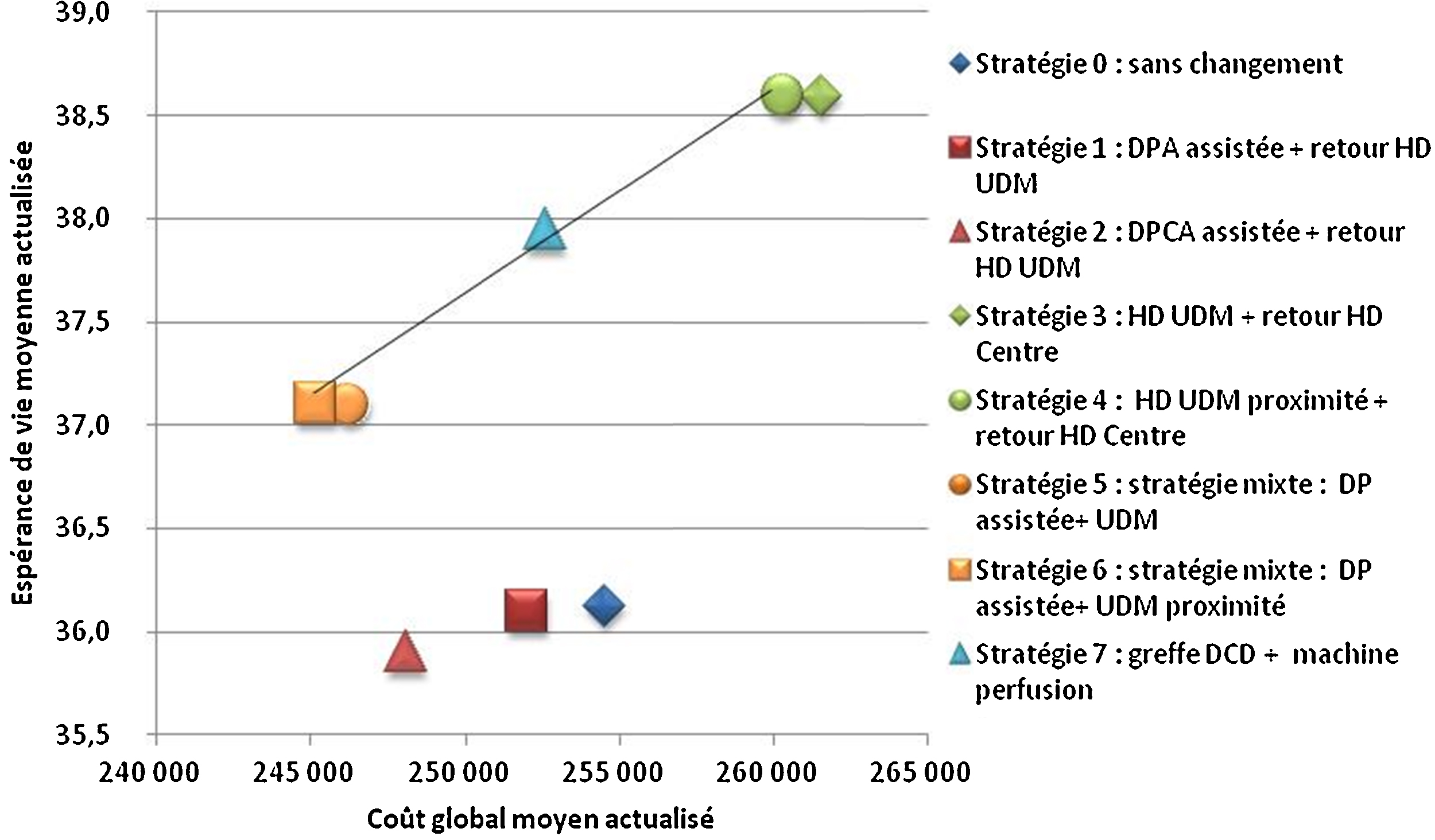
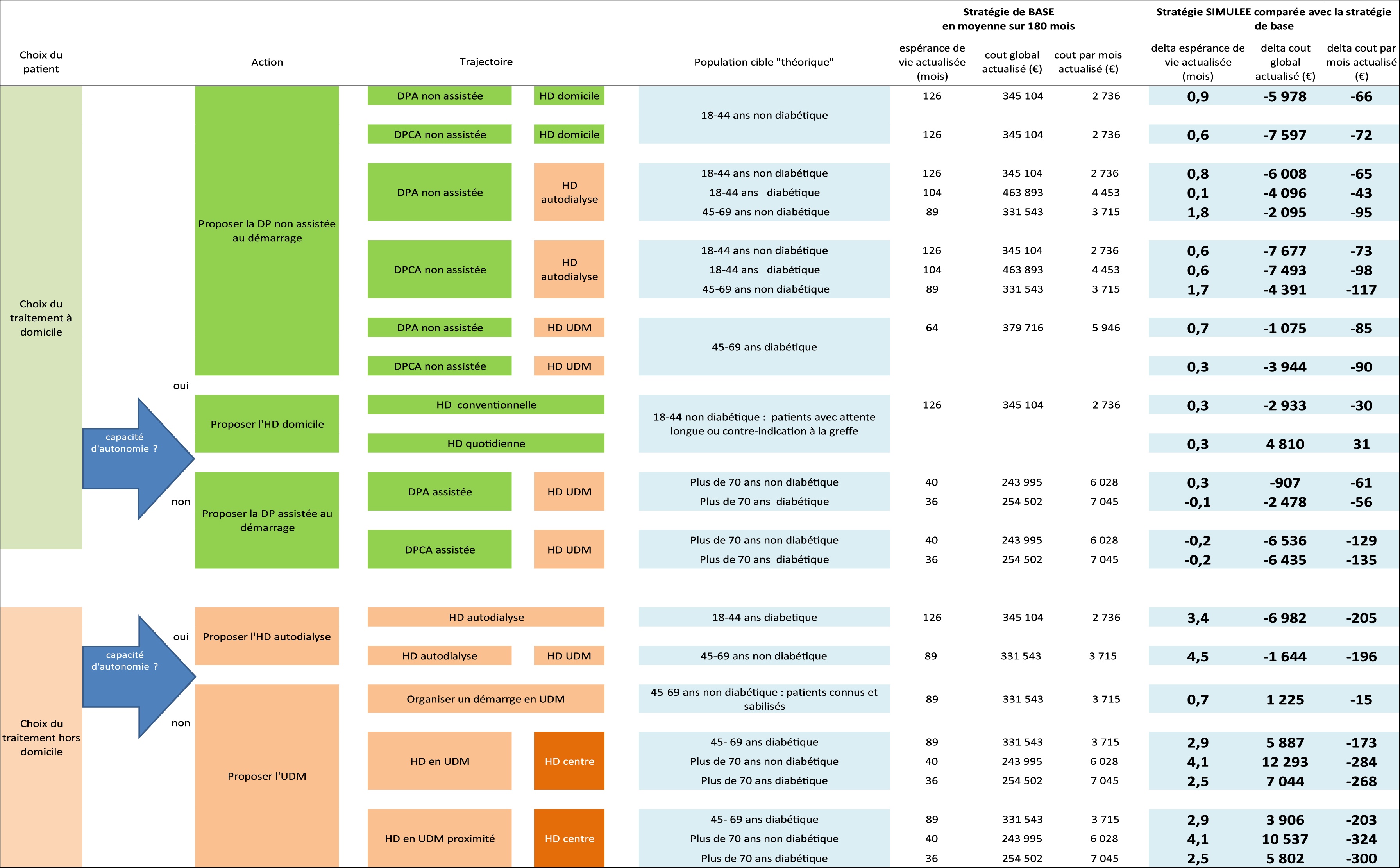
Comme dans d’autres pays européens, plusieurs modalités de traitement de l’IRCT sont proposées en France mais leur distribution diffère d’une région à l’autre. Partant de la place importante de l’hémodialyse en centre (58 % des patients dialysés, modalité de traitement la plus coûteuse pour l’Assurance maladie) et considérant qu’une partie des patients pouvaient être pris en charge différemment sans perte de chance, l’évaluation a voulu déterminer l’impact médico-économique de stratégies alternatives aux pratiques observées qui réduiraient la part de l’hémodialyse en centre dans la trajectoire de soins des patients (définie par la succession de modalités de traitement entre le démarrage du traitement de suppléance et le décès). L’évaluation se fonde sur un modèle permettant de simuler selon six populations de patients (définies par âge et statut diabétique) des modifications dans les stratégies de prise en charge portant sur la trajectoire d’un certain volume de patients dans dix modalités de traitement et d’évaluer leurs conséquences en termes de coût et d’espérance de vie. Dans tous les groupes d’âge, le développement de la transplantation rénale est une stratégie efficiente par rapport à l’ensemble des stratégies évaluées. Des stratégies « ambitieuses » de développement conjoint de la dialyse péritonéale et de l’hémodialyse hors centre sont également efficientes dans les groupes d’âge de plus de 45 ans mais dont la faisabilité est à évaluer. D’autres stratégies de développement de la dialyse hors centre méritent également d’être considérées car elles sont aussi efficaces et moins coûteuses que les pratiques observées bien que non efficientes.
End-stage renal disease is a chronic state that may continue for many years before death. Patients may receive various modalities of renal replacement therapy that vary over time, which we describe as a treatment trajectory. The French health insurance system pays dialysis facilities and professionals various fixed fees according to the dialysis modalities they provide; fees are highest for hospital-based haemodialysis care, which treats around 58% of all dialysis patients. As in other European countries, a variety of dialysis modalities are used in France, and their weight and distribution differ from region to region. This study hypothesizes that some patients currently treated in hospital-based haemodialysis could be treated with another RRT modality without any increase in mortality risk. The aim of this study was to propose new care strategies so as to evaluate the medico-economic impact of replacing some hospital-based HD care by various other modalities for French health insurance. Care strategies were modelled using a statistical tool that predicts course and trajectories of a hypothetical cohort of news patients over a 15-year period. The results confirmed that the development of kidney transplantation in six sub-cohorts (according to age and diabetes status) is an efficient strategy, compared to all evaluated strategies. Strategies considering joint development of peritoneal dialysis and hospital-based haemodialysis are efficient for patients over 45 years but their feasibility has to be evaluated. Other alternative strategies also need to be considered because they are as effective and less costly than the current care practices.