Médecine thérapeutique
MENUOcular rosacea and complications about 10 cases Volume 24, issue 2, Mars-Avril 2018
Figures
La rosacée oculairedésigne l’ensemble des symptômes fonctionnels et objectifs oculaires rencontrés au cours de la rosacée. Son mécanisme essentiel est un dysfonctionnement meibomien primitif. Sa méconnaissance est responsable de retards et d’erreurs diagnostiques et, par la suite, de complications palpébrales et cornéoconjonctivales graves, pouvant grever irréversiblement le pronostic visuel.
Matériels et méthodes
Nous rapportons les observations de dix patients (vingt yeux) atteints d’une rosacée oculaire compliquée ayant nécessité une prise en charge en milieu hospitalier.
Notre étude a porté sur :
- –l’âge,
- –le sexe,
- –les complications de la rosacée oculaire,
- –l’évolution de ces complications sous traitement.
Résultats
L’âge moyen de nos patients était de 43,6 ans avec des extrêmes d’âge de 8 et de 62 ans, dont deux enfants. On note une nette prédominance féminine, avec un sex-ratio de 1,5.
Le principal motif de consultation était des signes non spécifiques d’irritation conjonctivale chez la plupart de nos patients et des chalazions à répétition chez les deux enfants.
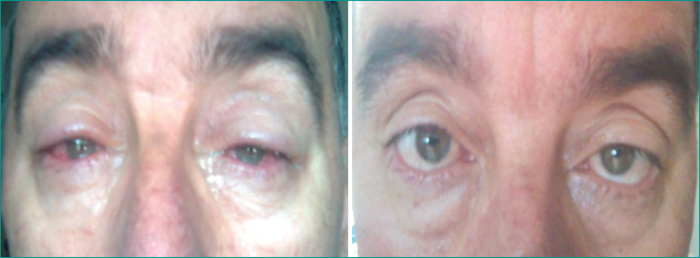
L’examen ophtalmologique a trouvé une acuité visuelle corrigée < 1/10 au niveau de onze yeux. Les principaux signes cliniques étaient la blépharoconjonctivite chronique, chez tous les patients et des télangiectasies palpébrales chez sept. Les complications constatées chez ces patients étaient :
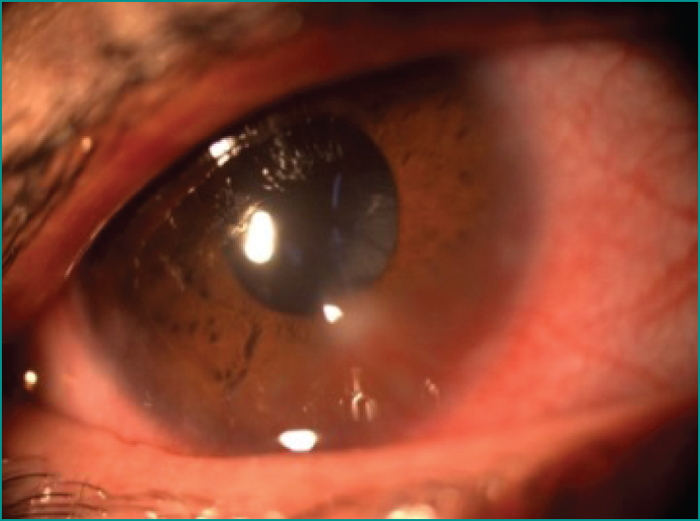
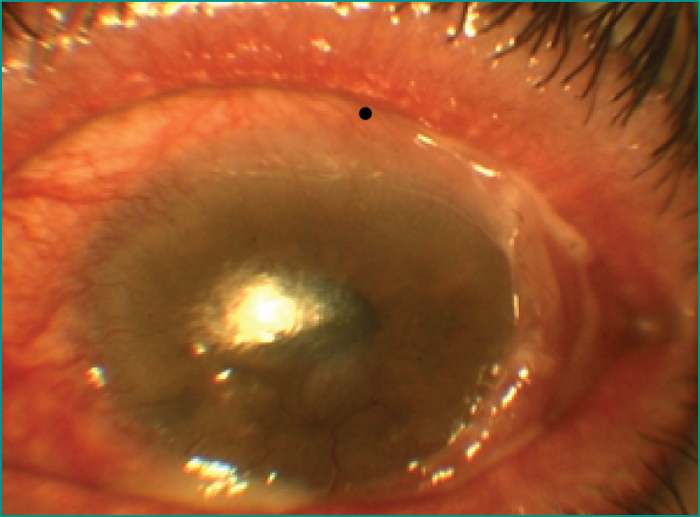
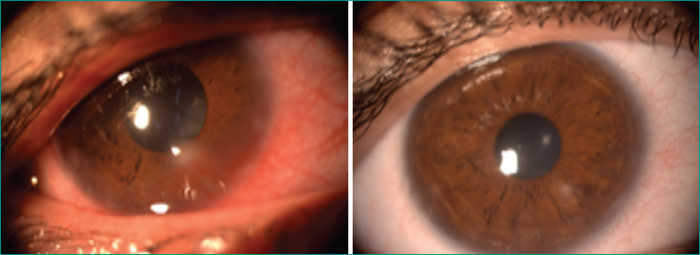
- –les kératoconjonctivites phlycténulaires sur seize yeux (figure 1),
- –la néovascularisation limbique sur seize,
- –les ulcérations cornéennes sur dix,
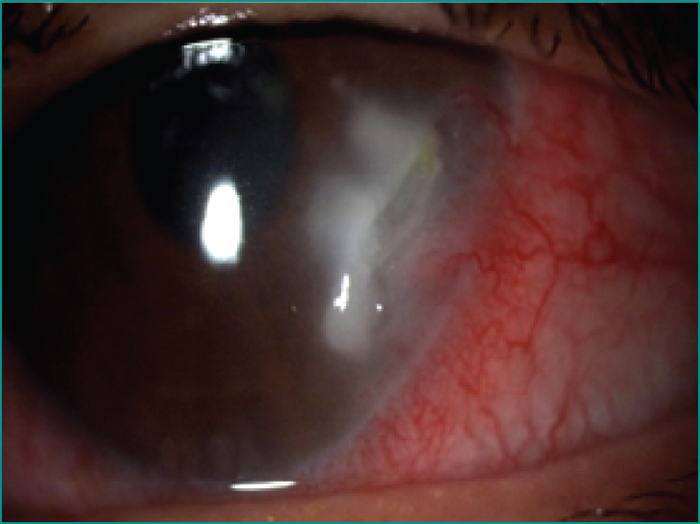
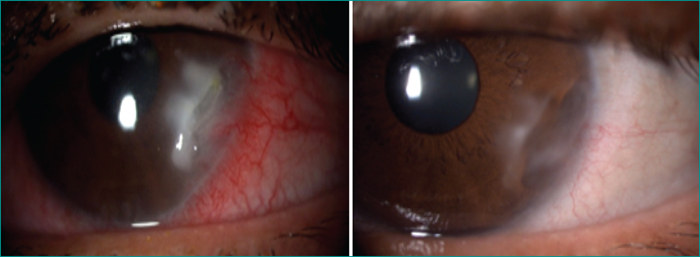
- –les ulcérations cornéennes vascularisées sur huit (figure 2),
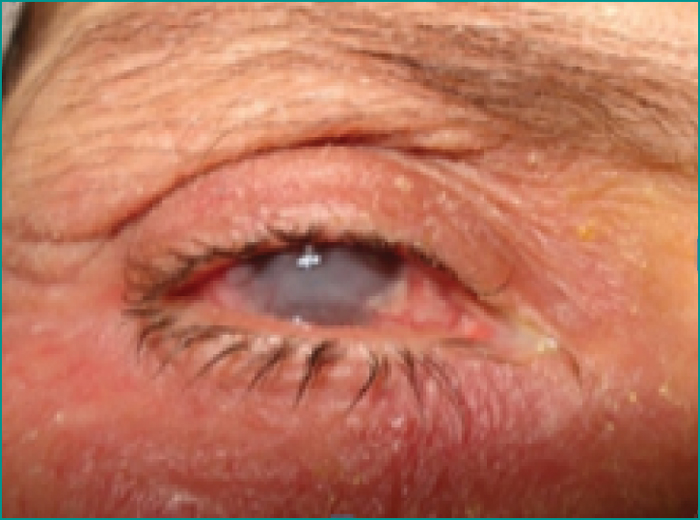
- –les symblépharons sur trois,
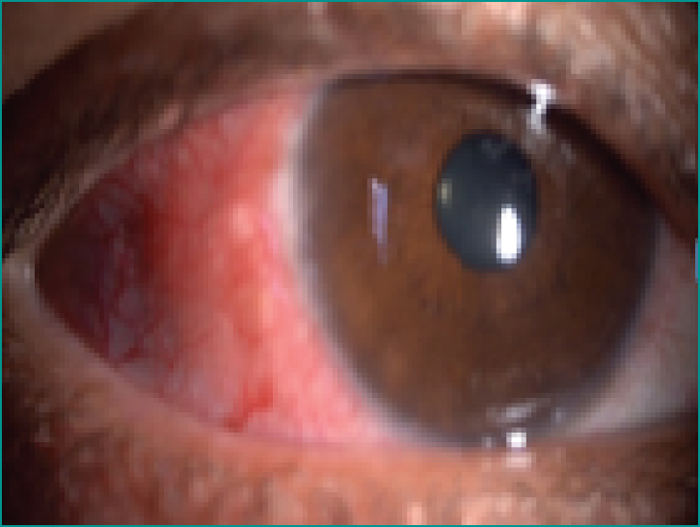
- –les épisclérites sur trois (figure 3),
- –la kératinisation cornéoconjonctivale avec eczématisation des téguments sur deux,
- –la perforation cornéenne au niveau d’un œil,
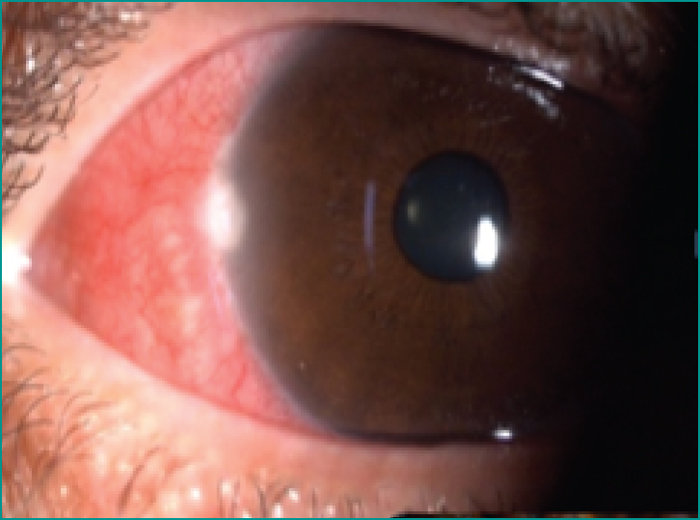
- –les infiltrats catarrhaux sur un (figure 4),
- –les amincissements inflammatoires périphériques au niveau d’un œil (figure 5).
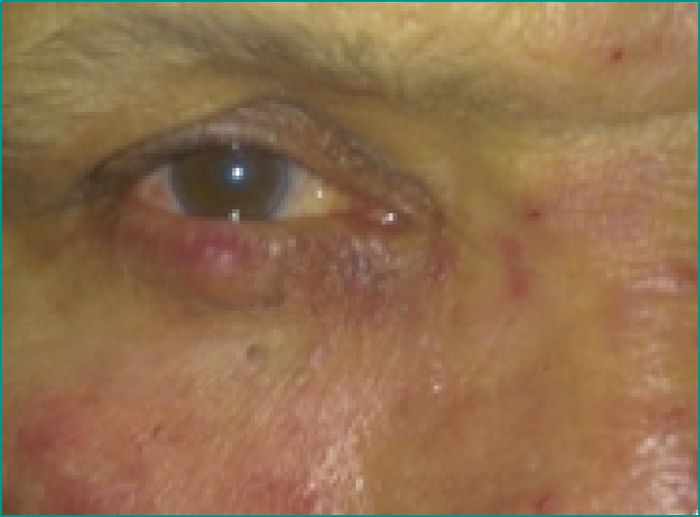
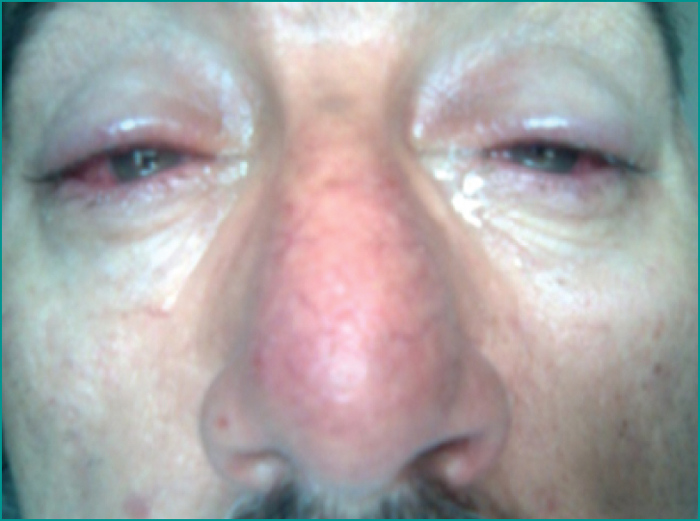
L’atteinte cutanée était présente dans quatre cas, la forme vasculaire chez un patient (figure 6), la forme papulopustuleuse chez un (figure 7), et la forme hypertrophique (rhinophyma) chez deux (figure 8).
Tous nos patients ont été mis sous traitement médical, lequel consistait en des mesures d’hygiène palpébrale associées à des larmes artificielles et à une antibiothérapie par voie orale : cyclines chez les adultes en dehors de leurs contre-indications et macrolides chez les enfants.
La corticothérapie locale a été instaurée à la phase aiguë, d’emblée, chez tous les patients. Les lentilles thérapeutiques ont été utilisées dans quatre cas. La cyclosporine par voie topique dans un cas. Le traitement chirurgical par une greffe de cornée était réalisé chez un seul patient.
L’évolution après une durée de un mois a été marquée par la disparition de la symptomatologie liée à l’irritation conjonctivale (figure 9) chez la majorité des patients, par la stabilisation des lésions cornéennes (figure 10), et par la régression de la vascularisation cornéenne chez quatre patients (figure 11). L’acuité visuelle était inférieure à 1/10 dans 40 % des cas, entre 4/10 et 6/10 dans 35 % des cas et supérieure à 8/10 dans 25 % des cas.
Discussion
La rosacée oculaire se définit par l’association de lésions ophtalmologiques et de manifestations cutanées.
La rosacée affecte en général l’adulte d’âge moyen, entre 40 et 60 ans avec une prédilection féminine [1] – comme dans notre série –, mais l’enfant n’en est pas indemne [2].
Elle peut précéder des signes cutanés (dans un quart des cas), parfois de plusieurs années, ou rester isolée [3]. Sa fréquence au cours de la rosacée cutanée varie de 3 à 58 % [4, 5]. Il n’y a pas de corrélation entre la sévérité respective des atteintes cutanée et oculaire.
Son mécanisme essentiel est un dysfonctionnement meibomien [6].
La rosacée oculaire appartient au large groupe des blépharites, dont la classification ne fait l’objet d’aucun consensus [6]. Les signes oculaires ne sont pas spécifiques et peuvent atteindre tous les degrés de gravité. Le signe clinique dominant est la blépharite ; les autres signes évocateurs sont les chalazions, les télangiectasies, les meibomites, et la sécheresse oculaire, sans oublier les conjonctivites allergiques – dont la rosacée oculaire représente 3 % des formes chroniques. Le diagnostic de la rosacée oculaire devrait être évoqué devant toute maladie de la surface oculaire associée à une meibomite surtout chez l’enfant.
Il existe des complications palpébrales et cornéoconjonctivales plus ou moins sévères, dont certaines peuvent grever irréversiblement le pronostic fonctionnel visuel. La complication conjonctivale la plus sérieuse est la fibrose ; l’évolution se fait parfois vers un comblement progressif des culs-de-sac conjonctivaux et la constitution de symblépharons. Ces complications s’accompagnent constamment de modifications de l’architecture des bords palpébraux. Les kératites [3] représentent les principales complications cornéennes de la rosacée oculaire ; il s’agit le plus souvent d’une kératite ponctuée superficielle, prédominant classiquement dans la partie inférieure de la cornée. Une forme d’atteinte cornéenne plus spécifique est une kératite interstitielle faite d’opacités périphériques vascularisées par des néovaisseaux superficiels. Chez l’enfant, et parfois chez l’adulte, ce type de lésion cornéenne survient dans le cadre d’une kératoconjonctivite phlycténulaire [7, 8]. D’autres complications cornéennes peuvent être observées, comme les infiltrats catarrhaux, ulcérés ou non, les néovascularisations périphériques, les amincissements inflammatoires périphériques et les perforations cornéennes. Une sclérite ou une épisclérite associée ou isolée n’est enfin pas rare [9].
Il est essentiel de prévenir le patient, dès le début, du caractère chronique de sa rosacée oculaire et de la nécessité d’un traitement d’entretien très prolongé, voire permanent. Un traitement précoce évite les complications surtout cornéennes, il repose sur :
- –l’hygiène des paupières et des cils,
- –larmes artificielles,
- –le traitement antibiotique,
- –les corticoïdes locaux,
- –ciclosporine 0,5 à 2 %.
Hygiène des paupières et des cils
L’hygiène palpébrale quotidienne est l’élément clé incontournable et essentiel du traitement de la rosacée oculaire [10]. Le patient devra réchauffer ses paupières en y appliquant, de préférence le matin, pendant au moins 10 min, des compresses mouillées avec de l’eau tiède (non brûlante) pour faire fondre et ramollir les sécrétions lipidiques. Ensuite, le patient effectuera un massage digital ferme et efficace des paupières en regard des tarses. Ce protocole se terminera par un rinçage de l’œil avec du sérum physiologique sans conservateurs.
Le traitement antibiotique
La tétracycline orale et ses dérivés (oxytétracycline [11], doxycycline [12, 13] et minocycline) ont prouvé leur efficacité dans la rosacée oculaire.
Les doses orales quotidiennes recommandées sont de 250 mg × 4 pour la tétracycline, de 50 mg × 2 pour la doxycycline et de 50 ou 100 mg × 2 pour la minocycline ; la durée empirique de traitement est de un mois au moins.
Ils doivent être réservés aux formes sévères de rosacée oculaire, en particulier celles avec atteinte cornéenne, symblépharons et chalazions multirécidivants remaniant l’architecture palpébrale. Les contre-indications des tétracyclines doivent être respectées [14] : la grossesse et un âge de moins de 8 ans
En effet, après rémission, on observe une rechute dans 25 % des cas à un mois, et dans 66 % des cas à six mois [15] après l’arrêt de traitement. Le traitement par cyclines ne doit pas être arrêté brutalement, car cela peut entraîner une rechute de la maladie, qui peut devenir résistante aux tétracyclines.
L’érythromycine orale a également fait preuve de son efficacité, elle est utilisée en cas de contre-indication aux tétracyclines : enfant < 8 ans (30-50 mg/kg/j), femme enceinte et en cas d’allaitement (500 mg × 2/j puis dégression).
L’azithromycine topique est indiquée en cas de rosacée oculaire pédiatrique [16].
L’acide fusidique en gel à 1 %, grâce à une action immunosuppressive, serait d’un certain bénéfice dans la rosacée oculaire [17].
Les corticoïdes locaux
Ils sont indiqués pour aider à juguler une poussée inflammatoire aiguë et pour une courte durée seulement.
Ciclosporine 0,5 à 2 %
Une à quatre gouttes par jour en collyre en cas d’inflammations immunologiques et corticodépendance.
Conclusion
La rosacée oculaire est responsable de complications visuelles graves, pouvant aboutir à une cécité. Son pronostic dépend de la mise en route rapide d’un traitement d’entretien très prolongé, voire permanent, qui repose sur les cyclines par voie orale pour empêcher les réactivations inflammatoires et limiter les risques de séquelles.
Liens d’intérêt
Les auteurs déclarent n’avoir aucun lien d’intérêt en rapport avec cet article.
![]() This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License
This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License