Hépato-Gastro & Oncologie Digestive
MENUThe GETAID IBD National survey Volume 26, issue 2, Février 2019
Figures
Tables
Introduction
Les maladies inflammatoires chroniques de l’intestin (MICI) représentent aujourd’hui une part importante de l’activité de gastroentérologie dans les centres hospitaliers français. La fréquence des MICI est en constante augmentation et on peut considérer qu’il existe aujourd’hui une épidémie mondiale avec une prévalence des MICI de près de 1 % en Amérique du Nord et dans certains pays européens. Leur incidence augmente aussi rapidement en Asie, en Chine et en Australie [1]. Plusieurs publications internationales rapportent le poids majeur que représentent ces MICI pour les patients, les systèmes de santé et les sociétés [2, 3]. Le diagnostic d’une maladie de Crohn ou d’une rectocolite hémorragique a un impact très important sur la qualité de vie des patients et retentit sur la vie professionnelle [4]. Par ailleurs, l’apparition des biothérapies a considérablement alourdi le coût de la prise en charge des patients atteints de MICI [5]. Récemment, une étude européenne a montré que le coût de la première année de prise en charge de 1 367 patients atteints d’une maladie de Crohn s’élevait à 5 408 174 euros dont 15 % étaient dus à l’utilisation des traitements par biothérapies (781 017 euros) [6].
Bien que les MICI soient aujourd’hui reconnues comme un problème majeur de santé publique au niveau international, leur impact au quotidien dans les services hospitaliers français demeure mal connu. L’augmentation du nombre de patients atteints de MICI et la complexité de leur prise en charge entraîne aussi un questionnement concernant la qualité de leur prise en charge au sein du système de soins français [7]. L’impact au quotidien de la prise en charge des MICI dans les services hospitaliers français est mal connu
Le Groupe d’Etude Thérapeutique des affections inflammatoires du tube digestif (GETAID) qui regroupe la plupart des centres académiques de recherche dans le domaine des MICI, a cherché à mieux comprendre l’impact des MICI et l’organisation des structures de soins les prenant en charge afin de faire un état des lieux et envisager des pistes d’amélioration. Cette initiative avait pour buts : 1) d’analyser l’organisation des centres MICI du GETAID en France, 2) d’analyser le nombre de patients pris en charge dans les centres du GETAID et leurs caractéristiques sur une semaine.
Matériels et méthodes
L’enquête nationale du GETAID a comporté deux phases distinctes. La première partie de cette étude était une enquête menée de mai 2016 à février 2017 auprès des centres affiliés au GETAID concernant l’organisation de la prise en charge des MICI. Tous les centres ont été contactés par email en leur demandant de répondre à un questionnaire en ligne comportant 40 questions fermées concernant différents aspects de la prise en charge des patients atteints de MICI (activité clinique, de recherche, éducation thérapeutique et activités de recours).
Une seconde étude prospective a été menée pendant une semaine (du 21 au 27 octobre 2016) en France dans les centres hospitaliers affiliés au GETAID. Le passage de chaque patient atteint d’une MICI dans les différents secteurs de soins était enregistré de façon anonyme. Certaines caractéristiques démographiques étaient recueillies comme l’année de naissance, le sexe, le type de MICI, le secteur de soin accueillant le patient (consultation, hospitalisation, endoscopie, hôpital de jour…), l’année du diagnostic de la MICI et les traitements pris par chaque patient.
Résultats de l’enquête sur l’organisation des centres MICI du GETAID
Quarante et un centres du GETAID sur 44 (93 %) ont répondu au questionnaire sur l’organisation de la prise en charge des MICI.
Activités cliniques
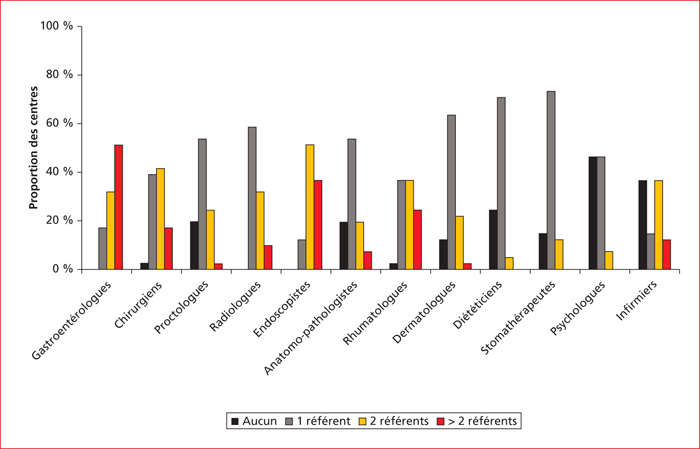
La première question concernait le volume de patients traités par biothérapies intraveineuses ou sous-cutanées sur une année (2015). Vingt-sept pour cent des centres déclaraient plus de 500 patients traités par biothérapies intraveineuses ou sous-cutanées, 32 % entre 250 et 500 patients, 34 % entre 100 et 250, et seulement 7 % moins de 100 patients. Plus de la moitié des centres (51 %) déclaraient avoir au moins trois gastro-entérologues référents MICI, 32 % deux gastro-entérologues référents MICI, et 17 % seulement un (figure 1). Il est intéressant de noter que 20 % des centres n’avaient pas de proctologue ou d’anatomopathologiste référent MICI. Par ailleurs, 24 % des centres n’avaient pas de diététicienne référente et 46 % pas de psychologue référente dans le domaine. Soixante-deux pour cent des centres avaient au moins une infirmière référente MICI. Vingt-sept pour cent des 41 centres de l’enquête déclaraient plus de 500 patients traités annuellement par biothérapies intraveineuses ou sous-cutanées
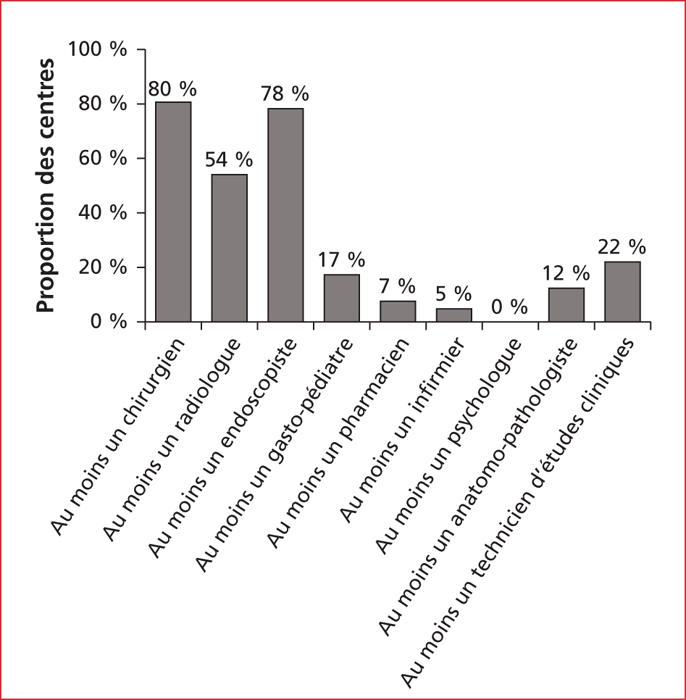
Concernant l’organisation de réunion de concertation pluridisciplinaire (RCP) sur les MICI, 57 % des centres avaient au minimum une RCP tous les 15 jours, 34 % au moins une RCP tous les deux mois, et 10 % aucune. En plus d’un gastroentérologue, ces RCP étaient constituées principalement de chirurgiens digestifs, de radiologues et d’endoscopistes dans respectivement 80 %, 54 % et 78 % des cas. La représentation des autres spécialités était très faible (figure 2). Cinquante-sept pour cent des centres avaient au minimum une réunion de concertation pluridisciplinaire dédiée aux MICI tous les 15 jours
Les délais de prise en charge des patients suivis dans chaque centre concernant les consultations, les endoscopies et les IRM hors urgence sont présentés dans le tableau 1.
Concernant le passage des jeunes patients atteints de MICI d’un service de pédiatrie vers un service de gastro-entérologie adulte, seulement 32 % des centres déclaraient avoir des consultations de transition enfant/adulte en présence des gastro-entérologues pédiatres et adultes. Seulement 15 % déclaraient avoir des visites organisées de présentation du centre adulte pour les adolescents atteints de MICI et 7 % des ateliers sur les différentes prises en charge des enfants/adolescent/adultes atteints de MICI.
Activités de recherche
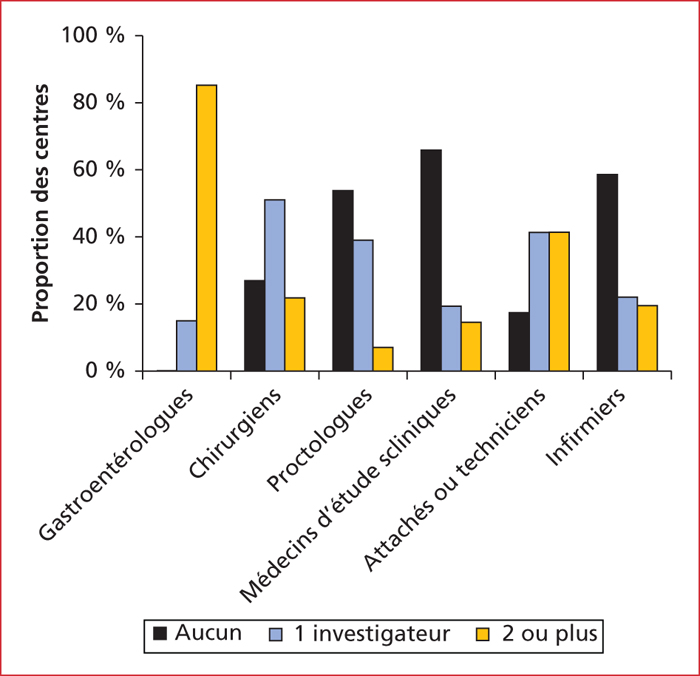
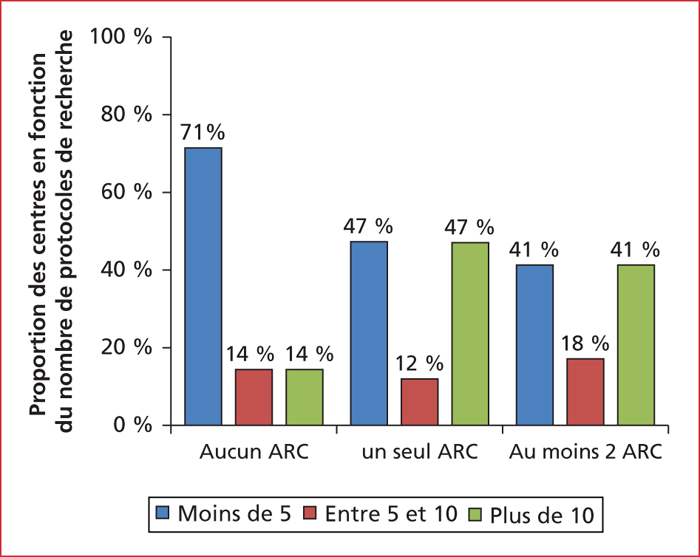
L’activité de recherche des centres MICI du GETAID était évaluée par le nombre de protocoles de recherche clinique MICI (académiques ou industriels) menés dans chaque centre au cours de l’année 2015. Un peu plus de la moitié des centres (51 %) déclaraient avoir participé à 6 protocoles ou plus, 44 % à un nombre de protocoles compris entre 1 et 5 et 5 % à aucun. La majorité des centres (85 %) avaient au moins deux gastro-entérologues investigateurs et 73 % au moins un chirurgien investigateur (figure 3). Concernant les attachés de recherche clinique, 41 % des centres en avaient au moins deux, 42 % un seul et 17 % aucun. La majorité des centres (59 %) déclaraient ne pas avoir d’infirmière de recherche clinique dédiée aux MICI. Quatre-vingt-quinze pour cent des centres participent à au moins un protocole de recherche concernant les MICI
Éducation thérapeutique
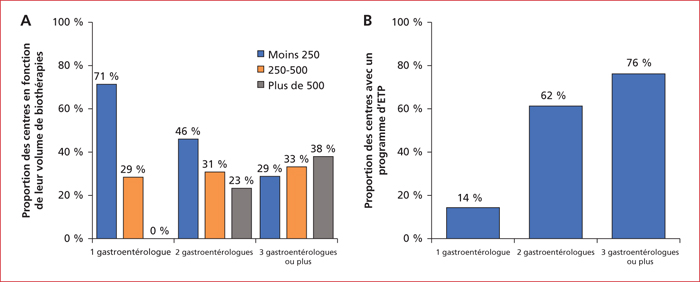
Concernant l’activité d’éducation thérapeutique, 61 % des centres déclaraient en avoir une dédiée au MICI. Par contre, seulement 37 % des centres avaient au moins 0,2 équivalent temps plein dédiés à l’éducation thérapeutique sur les MICI et 20 % avaient seulement 0,1 équivalent temps plein. Les différentes caractéristiques des programmes d’éducation thérapeutique sont résumées dans le tableau 2.
Activités de recours
Plus de la moitié des centres déclaraient avoir une adresse email ou une ligne téléphonique dédiées pour la prise en charge des patients MICI à disposition des confrères et des patients. Dans 82 % des centres, une RCP ouverte à d’autres centres ou aux praticiens libéraux était organisée au moins une fois tous les deux mois. Le délai moyen d’attente pour une première consultation MICI était de moins d’un mois dans 44 % des cas, de 1 à 3 mois dans 39 % des cas et de 3 à 6 mois dans 17 % des cas. Plus de la moitié des centres déclaraient avoir une adresse email ou une ligne téléphonique dédiées pour la prise en charges des patients MICI à disposition des confrères et des patients
Facteurs associés à l’augmentation des activités dédiées aux MICI
Il est important de noter que dans cette étude certains facteurs semblaient associés à une augmentation des activités cliniques, de recherche et d’éducation thérapeutique. Effectivement, un nombre élevé de gastro-entérologues référents MICI par centre était associé à une augmentation du volume de patients traités par biothérapie et à une augmentation de l’activité d’éducation thérapeutique dans le centre (figure 4). Pour l’éducation thérapeutique, le fait d’avoir une infirmière référente MICI et des représentants associatifs était aussi très important (73 % d’activité avec au moins une infirmière référente MICI vs. 40 % sans infirmière référente). Concernant la recherche, c’est le nombre d’attachés de recherche clinique qui était déterminant pour augmenter le nombre de protocole de recherche clinique dans les centres (figure 5).
Résultats de l’enquête « une semaine de MICI en France »
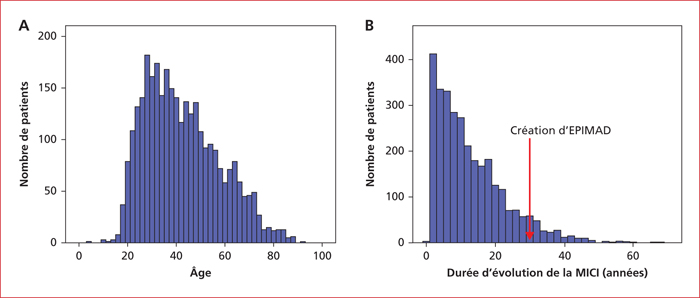
Quarante centres du GETAID sur 44 (91 %) ont participé à cette étude. Au total, 3 124 patients atteints de MICI ont été pris en charge dans un des secteurs de soins d’un des centres participants. Les caractéristiques démographiques des patients sont présentées dans le tableau 3. Le nombre médian de patients reçu dans chaque centre était de 60 (IQR1-3 : 45-95). Cinquante-deux pour cent des patients étaient des femmes. L’âge moyen des patients était de 42 ± 15 ans et la durée moyenne d’évolution de la MICI était de 12,3 ± 10 ans (figure 6). Soixante-neuf pour cent des patients avaient une maladie de Crohn, 29 % une rectocolite hémorragique et 2 % une colite inclassée. Concernant les traitements reçus, 16 % des patients étaient traités par 5-aminosalicylés, 11 % par corticoïdes, 21 % par thiopurines, 5 % par méthotrexate, 51 % par anti-TNF, 11 % par védolizumab, et 3 % par ustékinumab (tableau 3). Sur les 3 124 patients pris en charge, 69 % avaient une maladie de Crohn, 29 % une rectocolite hémorragique et 2 % une colite inclassée
Quel type de passage à l’hôpital pour les patients atteints de MICI ?
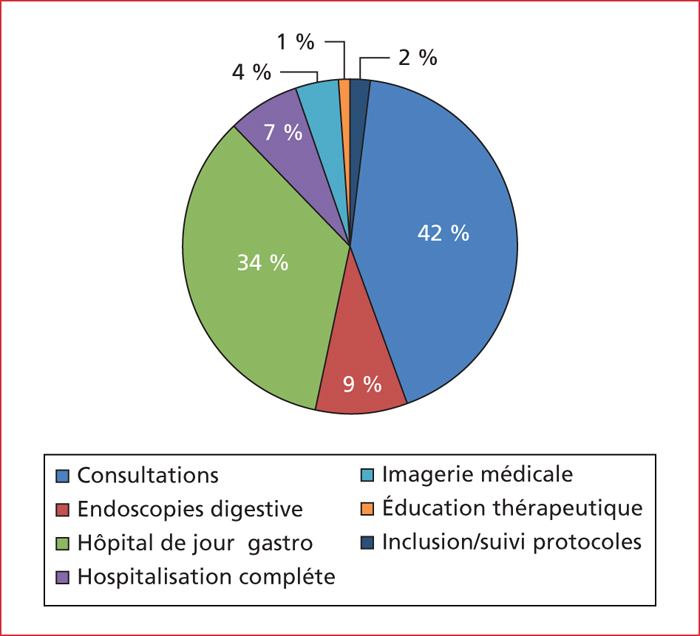
La grande majorité des patients atteints de MICI étaient soit vus en consultation (42 % des cas), soit accueillis en hôpital de jour pour l’administration d’une biothérapie (34 % des cas) (figure 7). Neuf pour cent des patients étaient hospitalisés pour une endoscopie digestive en ambulatoire. Seulement 7 % des patients étaient admis pour une hospitalisation conventionnelle de plusieurs jours et 4 % pour la réalisation d’une imagerie. Il existait une variabilité assez importante de la répartition des patients dans les différents secteurs d’hospitalisation entre les centres : de 8 % à 72 % pour les patients MICI vus en consultation et de 29 % à 89 % pour les patients reçus en hôpital de jour.
Spécificités pour la maladie de Crohn
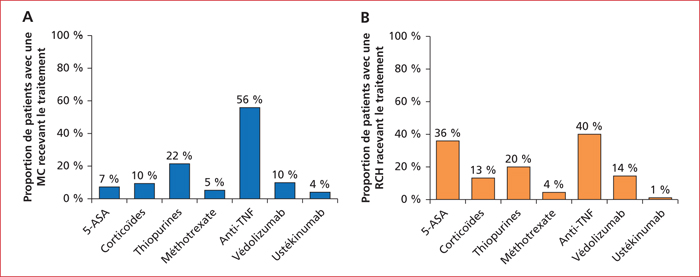
Concernant les patients atteints de maladie de Crohn (n = 2 148), l’âge moyen était de 41 ± 15 ans, la durée moyenne d’évolution de la maladie était de 13 ± 10 ans et 54 % étaient des femmes. Cinquante-six pour cent des patients atteints de maladie de Crohn recevaient un traitement par anti-TNF, 22 % une thiopurine, 10 % des corticoïdes, 10 % du védolizumab, 7 % des 5-aminosalycilés, 5 % du méthotrexate, et 4 % de l’ustékinumab (figure 8A).
Spécificité pour la rectocolite hémorragique
Concernant les patients atteints de rectocolite hémorragique (n = 899), l’âge moyen était de 44 ± 16 ans, la durée moyenne d’évolution de la maladie de 11 ± 9 ans et 47 % étaient des femmes. Quarante pour cent des patients atteints d’une rectocolite hémorragique étaient traités par un anti-TNF, 36 % par des 5-aminosalycilés, 20 % par une thiopurine, 14 % par du védolizumab, 13 % par des corticoïdes, 4 % par du méthotrexate, et 1 % par de l’ustékinumab (figure 8B).
Discussion
L’augmentation croissante de la fréquence des MICI en France, l’altération de la qualité de vie qu’elles entraînent et le coût engendré par les nouvelles biothérapies font de ces maladies un problème majeur de santé publique [7]. Le GETAID, qui regroupe 44 centres français impliqués dans la recherche et la prise en charge des patients atteints de MICI, a mené une enquête nationale afin de mettre en évidence le poids que représente ces maladies au sein des services d’hépato-gastroentérologie et d’analyser les structures les prenant en charge.
La première partie de cette enquête s’est intéressée particulièrement à l’organisation des centres MICI afin de faire un état des lieux des pratiques et envisager des pistes d’améliorations. Il est apparu tout d’abord que la majorité des centres du GETAID ont une activité clinique importante avec des files actives de patients traités par biothérapies pouvant dépasser les 500 patients. Cette activité est globalement structurée autour d’un ou plusieurs gastro-entérologue(s), d’un chirurgien digestif et d’un radiologue avec dans la plupart des centres des RCP organisées régulièrement. En revanche, la prise en charge multidisciplinaire des patients reste le plus souvent incomplète, avec des lacunes concernant les autres acteurs de soins participant à la prise en charge des MICI (proctologues, anatomopathologistes, pédiatres, dermatologues, psychologues…). Dans la plupart des centres la prise en charge multidisciplinaire des patients atteints de MICI comporte des lacunes liées à l’absence de proctologues, anatomopathologistes spécialisés, pédiatres, dermatologues ou psychologues
En contraste avec cette forte activité clinique, notre étude met en évidence un volume de recherche faible dans à peu près un centre sur deux. Cette activité de recherche est souvent limitée par l’absence ou le faible nombre d’attachés de recherche clinique et d’infirmières de coordination MICI.
L’éducation thérapeutique qui s’est développée récemment dans la prise en charge des patients atteints de MICI participe grandement à l’amélioration de la qualité des soins. Cette étude montre que plus d’un centre sur deux a mis en place une activité d’éducation thérapeutique. Cependant les moyens alloués à cette activité sont faibles avec un nombre restreint d’équivalents temps plein infirmier. Les limitations de cette activité d’éducation thérapeutique semblent être liées à la présence d’un seul gastroentérologue référent MICI dans le centre, l’absence d’infirmière référent MICI et l’absence de représentant associatif interagissant avec le centre. L’éducation thérapeutique des patients atteints de MICI participe grandement à l’amélioration de la qualité des soins Les moyens alloués à l’éducation thérapeutique restent faibles
La deuxième partie de cette initiative du GETAID a mis en évidence que les patients atteints de MICI représentent actuellement une charge de soins majeure puisque la majorité des malades sont vus en consultation ou en hôpital de jour. Effectivement, la prise en charge des MICI a évolué ces trente dernières années avec le développement de biothérapies administrées à domicile ou en hôpital de jour qui ont remplacé les hospitalisations conventionnelles pour chirurgie ou nutrition artificielle. De plus, l’augmentation du nombre de biothérapies administrées par voie sous-cutanée et l’arrivée prochaine de petites molécules orales telles que les anti-JAK devraient encore faire évoluer les prises en charge en réduisant le nombre de passages en hôpital de jour pour augmenter ceux en consultations. Il appartiendra aussi aux hépato-gastroentérologues et aux décideurs d’imaginer et financer des systèmes d’information et de suivi innovants pour mieux intégrer les parts hospitalière et ambulatoire extra-hospitalière du suivi.
La deuxième information importante est l’augmentation attendue de la taille des cohortes de patients pris en charge dans les centres MICI dans les années à venir, du fait du nombre important de diagnostic récent de MICI pour des affections dont la mortalité est voisine de celle de la population générale. Bien que le pic de diagnostic des MICI soit entre 20 et 40 ans, cette enquête montre que l’âge médian des patients aujourd’hui suivis dans les centres du GETAID est de 40 ans, témoignant d’un vieillissement de la population MICI et apportant de nouveaux défis concernant leur prise en charge. L’âge médian des patients atteints de MICI et suivis dans les centres du GETAID est de 40 ans témoignant d’un vieillissement de cette population
Concernant la prise en charge thérapeutique des patients atteints de MICI, cette étude confirme le poids majeur pris par les biothérapies dans le traitement des MICI. Globalement, un patient sur deux atteints de MICI est aujourd’hui traité par un anti-TNF et 65 % reçoivent une biothérapie dans les centres de référence français. Ces données témoignent du poids de la charge de soins pour les centres sachant qu’une grande partie des biothérapies sont aujourd’hui administrées en hôpital de jour. Elles montrent aussi l’impact de ces biothérapies sur les coûts directs de prise en charge des MICI qui constituent déjà un défi économique pour la société française. Le déploiement des biosimilaires de l’infliximab puis de l’adalimumab et une meilleure connaissance des possibilités d’alléger le traitement constituent des perspectives pour atténuer ces coûts.
Conclusion
Cette enquête nationale de grande ampleur confirme que les MICI représentent une charge de soins importante pour les centres hospitaliers de référence dans le domaine. Ce poids s’accroitra dans les années à venir en raison des perspectives épidémiologiques et de la plus grande complexité de prise en charge de ces affections. L’impact des biothérapies est d’ores et déjà important et représente un enjeu majeur de santé publique au niveau national. Cette enquête confirme que de nombreux centres sur l’ensemble du territoire sont déjà organisés pour prendre en charge ces patients avec un haut niveau de compétence, de recherche et d’encadrement des patients. L’enjeu pour ces centres est maintenant de coordonner ces activités en s’organisant autour de paramédicaux spécialisés dans le domaine (« IBD nurse »), à l’instar de ce qui existe déjà dans la plupart des pays occidentaux, pour au minimum maintenir les niveaux d’expertise, de recherche et d’éducation actuels pour les malades.Take home messages
Remerciements
Les auteurs souhaitent remercier l’ensemble des médecins et attachés de recherche clinique des services de gastroentérologie des centres du GETAID qui ont participés à cette enquête nationale (Pr Matthieu Allez, Hôpital Saint-Louis ; Dr Arnaud Boureille, CHU de Nantes ; Pr Xavier Treton, Dr Carmen Stefanescu, CHU Beaujon, Clichy ; Pr Guillaume Cadiot, CHU de Reims ; Dr Lucine Vuitton, CHU de Besançon ; Dr Vered Abitbol, CHU Cochin, Paris ; Pr Benoit Coffin, CHU Louis-Mourier, Colombes ; Dr Maria Nachury, Pr Benjamin Pariente, CHU de Lille ; Dr Florian Poullenot, Pr David Laharie, CHU de Bordeaux ; Pr Aurélien Amiot, CHU Henri Mondor, Créteil ; Dr Gilles Boschetti, Pr Stéphane Nancey, Pr Bernard Flourié, CHU de Lyon ; Pr Jean-Marie Reimund, CHU de Strasbourg ; Dr Mathurin Fumery, CHU d’Amiens ; Pr Philippe Seksik, Pr Harry Sokol, Pr Philippe Marteau, CHU Saint-Antoine, Paris ; Pr Jean-Charles Grimaud, Dr Mélanie Serrero, CHU de Marseille ; Pr Guillaume Bouguen, Pr Siproudhis Laurent, CHU de Rennes ; Pr Guillaume Savoye, CHU de ROUEN ; Dr Alexandre Aubourg, CHU de Tours ; Dr Jacques Moreau, Dr Cyrielle Giletta, CHU de Toulouse ; Dr Romain Altwegg, Pr Pierre Blanc, CHU de Montpellier ; Pr Georgia Malamut, CHU Européen Georges Pompidou, Paris ; Dr Jérôme Philippi, Pr Xavier Hébuterne, CHU de Nice ; Dr Anthony Buisson, Pr Gilles Bommelaer, CHU de Clermont-Ferrand ; Dr Camille Zallot, CHU de NANCY ; Dr Stéphanie Viennot, CHU de Caen ; Pr Franck Carbonnel, CHU Kremlin Bicêtre ; Dr Stéphane Nahon, CHI Le Raincy-Montfermeil ; Dr Marion Simon, Dr Antoine Blain, Institut Mutualiste Montsouris, Paris ; Dr Baya Coulibaly, CH d’Avignon ; Dr Emilie Del Tedesco, Pr Xavier Roblin, CHU de Saint-Etienne ; Dr Roger Faroux, Dr Morgane Amil, CH de La Roche-sur-Yon ; Dr Lurent Lefrou, Dr Eric Fort, CHR d’Orléans ; Dr Nina Dib, Dr Bruno Person, CHU d’Angers ; Dr Mehdi Kaassis, CH de Cholet ; Dr Christophe Michiels, CHU de Dijon ; Dr Médina Boualit, CH de Valenciennes ; Dr Elise Chanteloup, Hôpital Saint-Joseph, Paris ; Pr Dominique Lamarque, CHU Ambroise Paré, Boulogne-Billancourt ; Dr Lauriane Plastaras, CH de Colmar ; Dr Ludovic Caillo, CHU de Nîmes.
Les auteurs tiennent aussi à remercier l’ensemble des membres du Département des Opérations Cliniques du GETAID et en particuliers Gaëlle Brillaut.
Liens d’intérêts
les auteurs déclarent n’avoir aucun lien d’intérêt en rapport avec l’article.
![]() This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License
This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License