Hépato-Gastro & Oncologie Digestive
MENUMaladies héréditaires du métabolisme et surcharge hépatique (hors hémochromatose) Volume 26, numéro 9, Novembre 2019
Illustrations
Tableaux
- Mots-clés : investigation génétique, investigation métabolique, maladie héréditaire du métabolisme
- DOI : 10.1684/hpg.2019.1848
- Page(s) : 951-64
- Année de parution : 2019
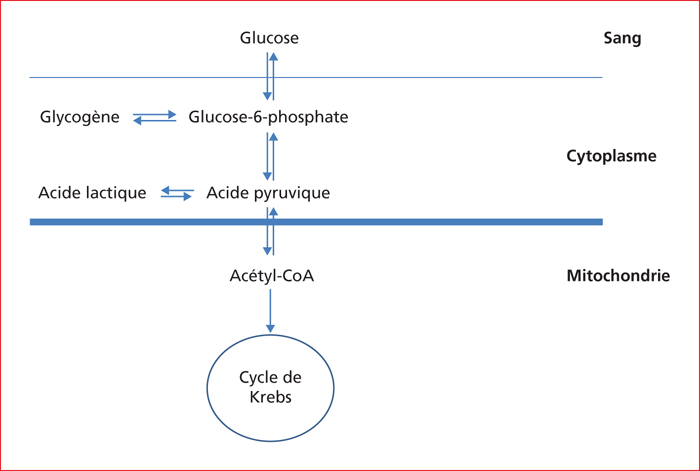
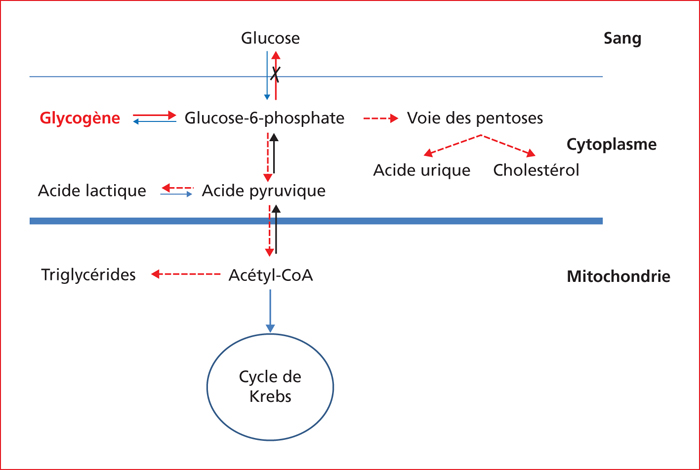
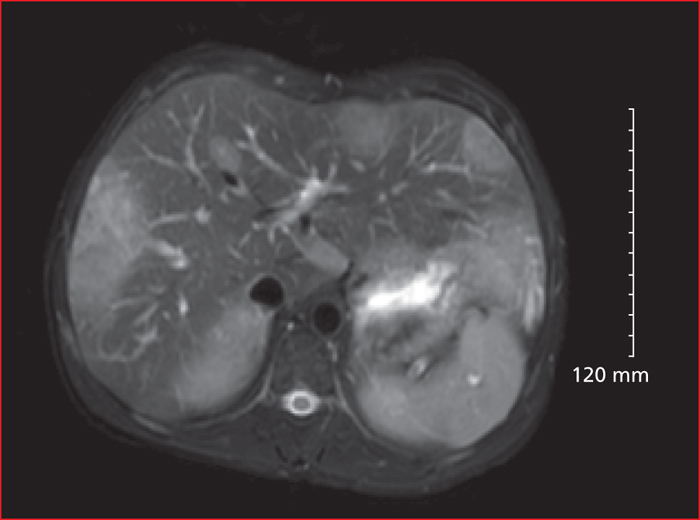
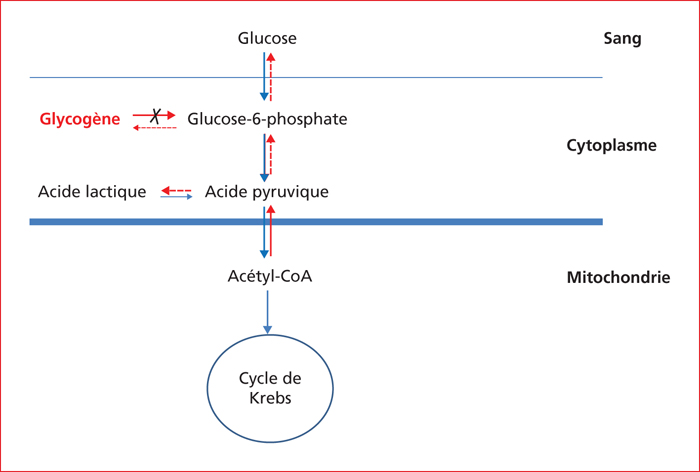
Les maladies héréditaires du métabolisme (MHM) responsables d’une surcharge hépatique sont des maladies rares mais très nombreuses. Bien souvent identifiées dans l’enfance pour les déficits sévères, de plus en plus de patients sont diagnostiqués à l’âge adulte avec des phénotypes atténués. Ces formes adultes exposent les patients aux mêmes complications que les formes pédiatriques. Le rendement diagnostique des MHM s’améliorent, grâce aux importants progrès des investigations métaboliques et génétiques, et par l’implantation de centres dédiés aux maladies rares. Au-delà du diagnostic, ces centres organisent la prise en charge des patients atteints, ainsi que la transition « enfants – adultes ». Certaines MHM sont traitables (maladie de Wilson, glycogénoses hépatiques, maladie de Gaucher, surcharge en manganèse, intolérance héréditaire au fructose, Cholesteryl Ester Storage Disease, citrullinémie, hypobêtalipoproteinémies..) mais exposent à des complications graves qui peuvent être prévenues par un diagnostic précoce et un traitement. D’autres (maladie de Niemann-Pick, désordres congénitaux de la glycosylation, surcharge en lipides neutres...) ne disposent pas encore de traitement efficace. Les objectifs de cette mise au point sont : 1) d’actualiser les connaissances sur les « vieilles » maladie dont tous les médecins ont entendu parler mais que personne n’a jamais vu, et sur les nouvelles maladies décrites et émergentes ; 2) de donner des messages clairs pour suspecter les MHM qui peuvent se cacher derrière des situations cliniques très courantes comme les Non-Alcoholic Fatty Liver Diseases.
![]() Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International
Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International