Néphrologie & Thérapeutique
MENUPrurit associé à la maladie rénale chronique Volume 17, numéro 7, Décembre 2021
- Mots-clés : Dialyse, Insuffisance rénale chronique, Prurit associé à la maladie rénale chronique, Prurit urémique, Qualité de vie
- DOI : 10.1016/j.nephro.2021.07.002
- Page(s) : 488-95
- Année de parution : 2021
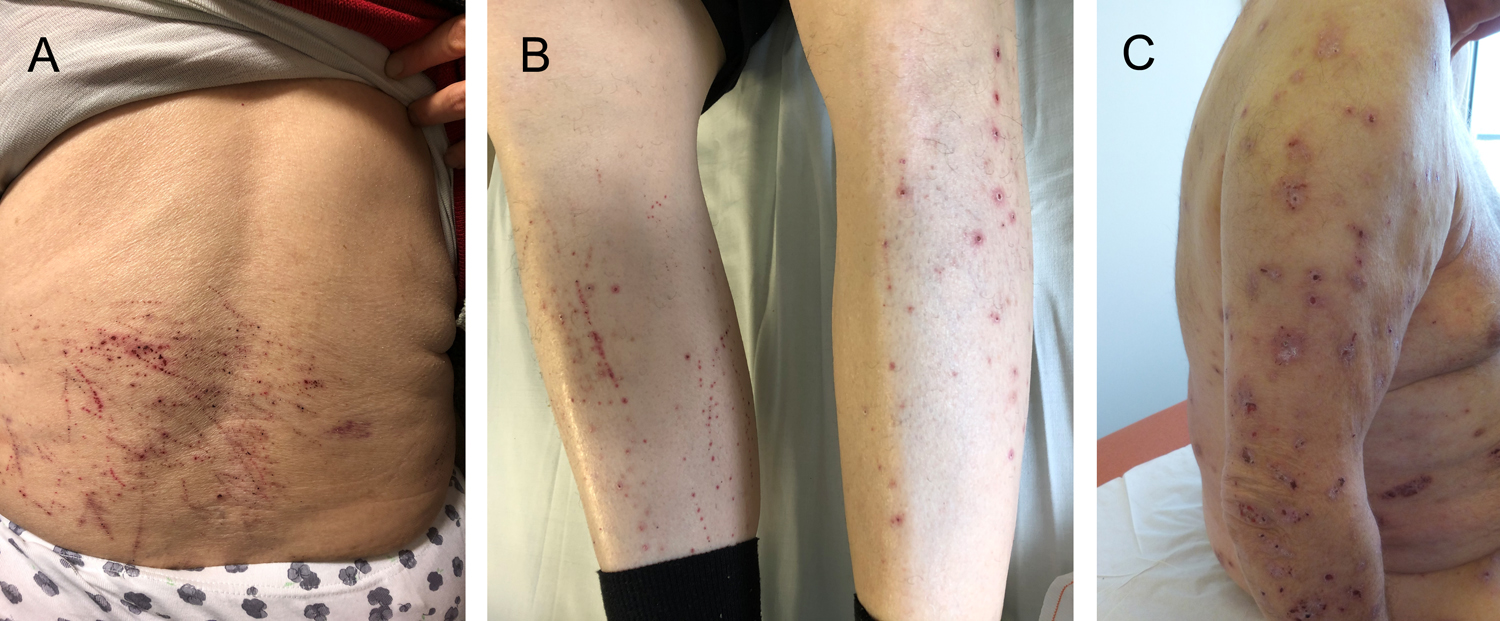
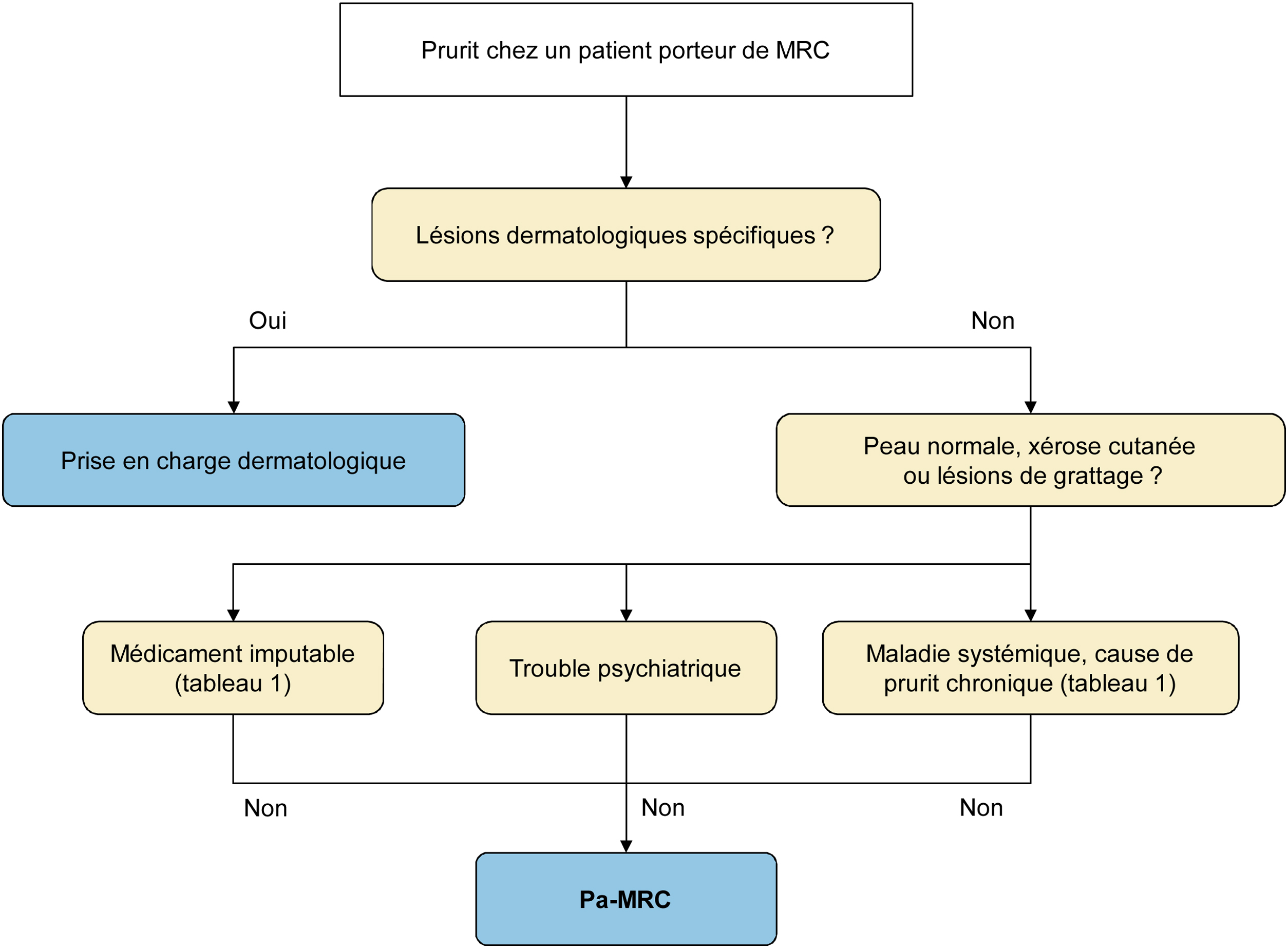
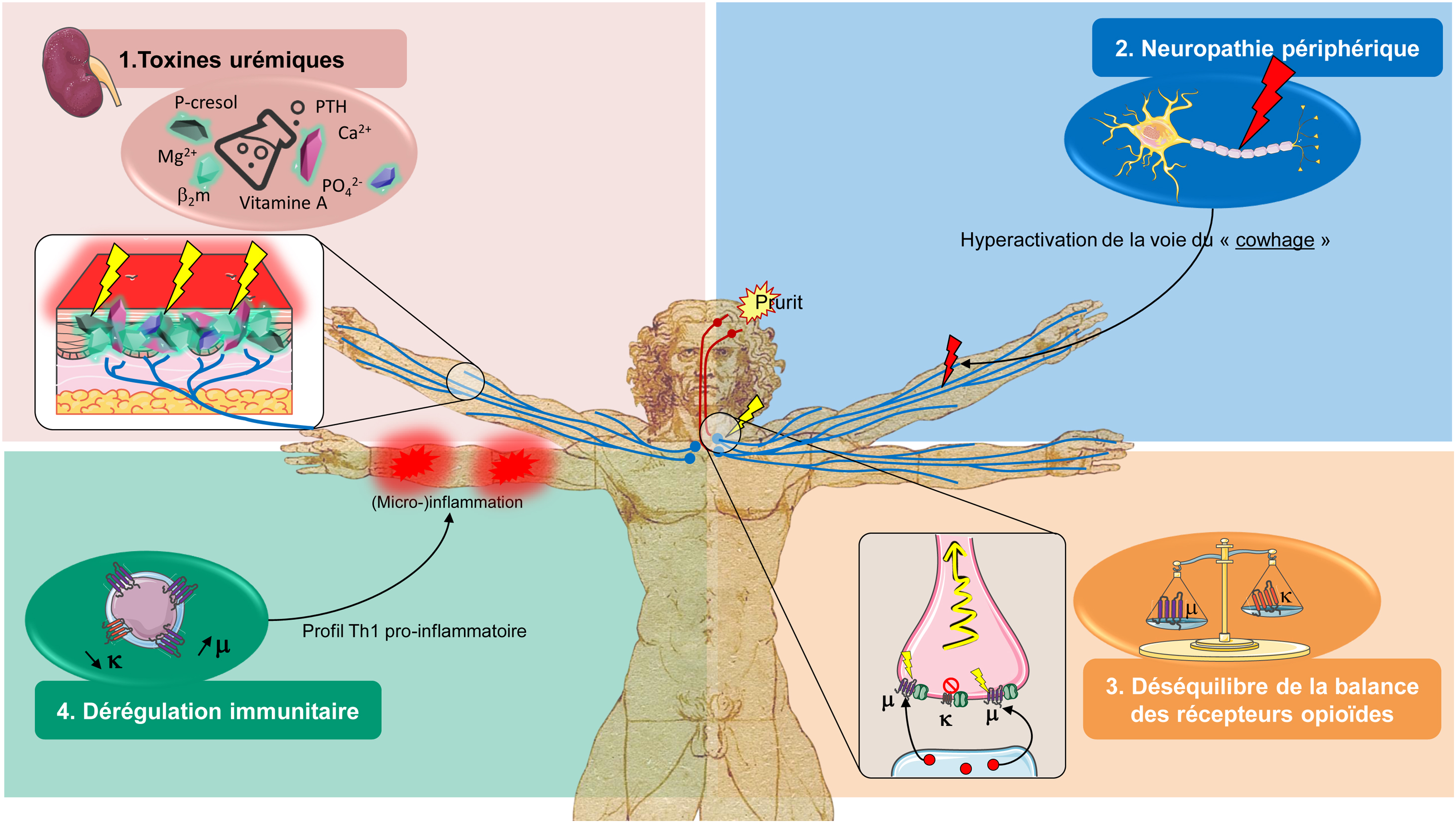
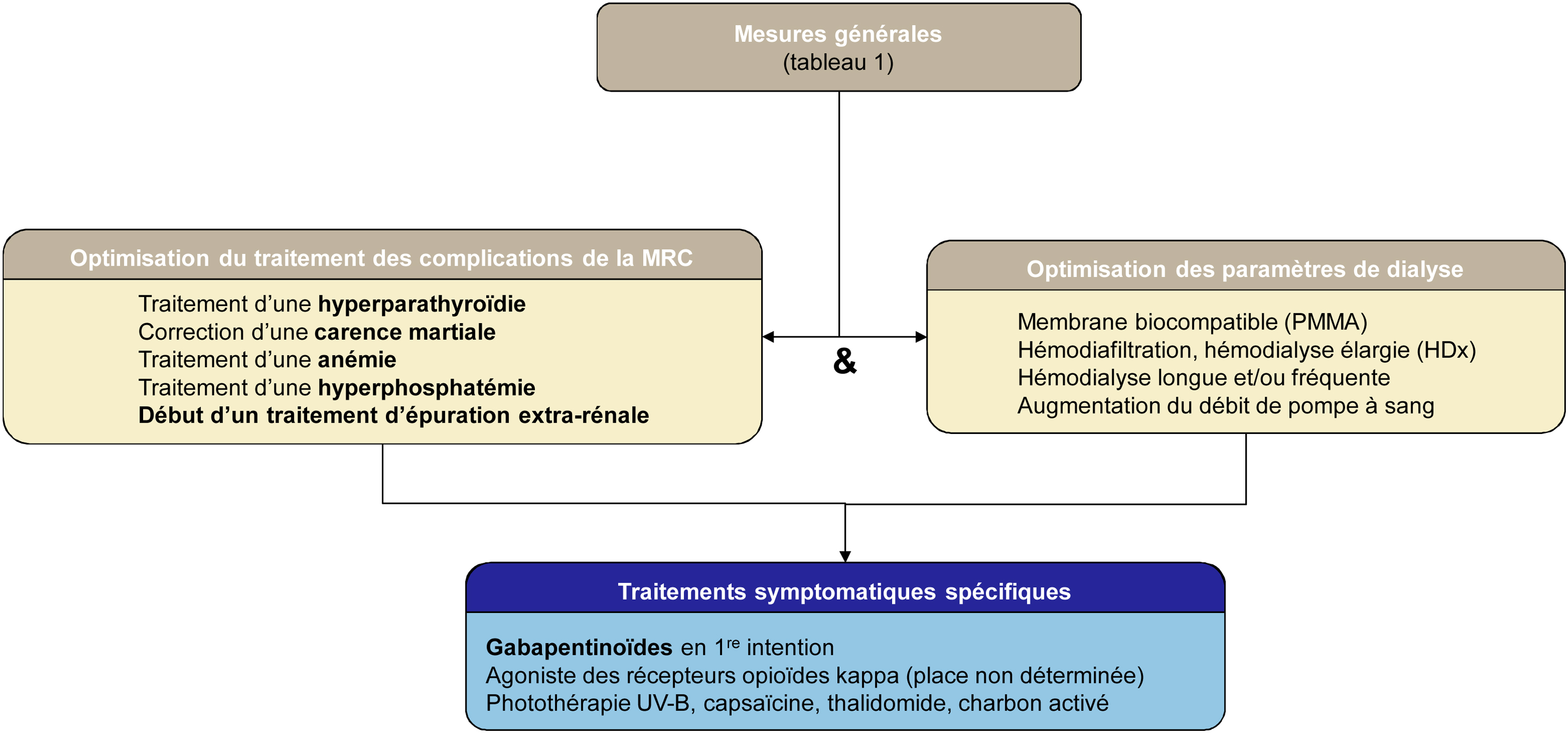
Le prurit associé à la maladie rénale chronique est un symptôme fréquent et invalidant chez les patients insuffisants rénaux chroniques sévères et traités par dialyse. Il est associé à une diminution de la qualité de vie, à une augmentation du risque de comorbidités et même de mortalité. Néanmoins, sa prévalence est sous-estimée par les soignants. La physiopathologie du prurit associé à la maladie rénale chronique est imparfaitement comprise, mais plusieurs mécanismes semblent concourir à son apparition : accumulation et dépôts cutanés de toxines urémiques, neuropathie périphérique activant de manière anormale la voie spécifique pruritogène du Cowhage, micro-inflammation chronique, déséquilibre de la balance des récepteurs opioïdes κ et μ, et xérose cutanée liée à la maladie rénale. L’optimisation du traitement de la maladie rénale chronique et/ou des paramètres de dialyse et les mesures générales de soins cutanés doivent toujours être effectuées avant introduction d’un traitement systémique ciblant un ou plusieurs de ces mécanismes. Les essais thérapeutiques disponibles restent pour la plupart à risque important de biais, avec de faibles effectifs de patients. Les gabapentinoïdes sont les molécules recommandées en première intention. Les agonistes opioïdes périphériques pourraient trouver une place de choix dans le traitement du prurit associé à la maladie rénale chronique et seront prochainement disponibles en France. Le faible niveau de preuve des autres molécules ne permet actuellement pas de préciser un traitement de deuxième intention pour cette indication.
Pruritus associated with chronic kidney disease is a frequent and disabling symptom in patients with severe chronic kidney disease treated by dialysis. It is associated with a poor quality of life, an increased risk of comorbidities and even mortality. Nevertheless, its prevalence is underestimated by nephrologists. The pathophysiology of pruritus associated with chronic kidney disease is not well understood, but several mechanisms seem to contribute to its occurrence: accumulation and skin deposition of uremic toxins, peripheral neuropathy causing an activation of the pruritogenic cowhage pathway, chronic microinflammation, opioid imbalance, and kidney disease-related skin xerosis. Optimization of the treatment of chronic kidney disease treatment, of dialysis parameters, and general skin care measures should always be performed prior to the introduction of systemic therapy targeting one or more of these mechanisms. The available therapeutic trials remain mostly at high risk of bias, with small patient numbers. Gabapentinoids are the molecules recommended as first-line therapy. Peripheral opioid agonists could find a place of choice in the treatment of pruritus associated with chronic kidney disease and will soon be available in France. The low level of evidence for the other molecules does not currently allow us to specify a second-line treatment for this condition.