L'Information Psychiatrique
MENUPrise en charge pharmacologique des schizophrénies à début précoce et très précoce Volume 94, numéro 6, Juin-Juillet 2018
Introduction
C’est à partir du xxe siècle que les maladies mentales chez l’enfant et l’adolescent deviennent un sujet d’intérêt avec l’émergence de la pédopsychiatrie. En 1933 le psychiatre new-yorkais Howard Potter dans son livre Schizophrenia in Children applique pour la première fois le terme de schizophrénie aux enfants. Les travaux de Lutz en 1937, puis de Georges Heuyer en 1957 contribuent à préciser la définition de ces troubles dans la population infanto-juvénile. Jusque dans les années 70, la vision à la fois unitaire et pluraliste des psychoses de l’enfant domine. Les champs diagnostiques s’éclaircissent ensuite, notamment grâce aux travaux de Rutter et Kolvin qui affirment la distinction entre le syndrome de Kanner et les désordres plus tardifs de l’enfance. Cette distinction clairement énoncée guide l’évolution progressive des classifications internationales. La CIM-9 de 1979 admet que la schizophrénie de l’adulte peut survenir dans l’enfance [1]. Puis, le DSM-III paru en 1980 sépare clairement l’autisme infantile de la schizophrénie en créant une catégorie diagnostique indépendante intitulée « troubles schizophréniques » [2]. En 1992, la CIM-10 puis les différentes versions du DSM (IIIR, IV et V) continuent de traiter la schizophrénie de manière indépendante, dans une seule et même entité diagnostique quel que soit l’âge de début, l’idée générale étant que les grands traits de la schizophrénie sont similaires de l’enfance à l’âge adulte (malgré quelques adaptations sémiologiques énoncées en cas de précocité des troubles) [3-6]. Ainsi, parmi les classifications nosographiques actuelles, seule la Classification française des troubles mentaux de l’enfant et de l’adolescent (CFTMEA R 2012) coordonnée par Roger Misès reconnaît la spécificité des formes précoces de schizophrénies, en individualisant deux catégories selon l’âge d’apparition des troubles : « la schizophrénie de l’enfant » et « les troubles schizophréniques à l’adolescence » [7]. Malgré l’absence d’accordage nosographique à l’international, les concepts de « schizophrénies à début précoce » (SDP) ou early onset schizophrenia (EOS) débutant avant 16-17 ans et de « schizophrénies à début très précoce » (SDTP) ou early very-onset schizophrenia (VEOS) débutant avant 12-13 ans, sont reconnus puisqu’ils font l’objet de nombreuses publications dans la littérature contemporaine.
Il s’agit de troubles rares. Leur prévalence est estimée à 0,03 % de la population générale, contre 1 % pour les schizophrénies de l’adulte. Seulement 20 % d’entre elles correspondraient à des SDTP. La prévalence de ces troubles est inversement proportionnelle à leur précocité. Ainsi, parmi l’ensemble des schizophrénies, 1 % se déclarerait avant l’âge de 10 ans et 4 % avant l’âge de 15 ans selon Dumas et Bonnot [8].
Les SDP et SDTP nécessitent une prise en charge globale et pluridisciplinaire inscrite dans un travail de réseau impliquant l’entourage sociofamilial de l’enfant/adolescent. Elle se compose de thérapeutiques médicamenteuses et non médicamenteuses (psychothérapies individuelle et/ou familiale, suivi en psychomotricité, médiations thérapeutiques). Le jeune âge de ces patients implique qu’on ne délaisse pas le volet éducatif, spécifique de cette population, avec différents niveaux d’interventions possible (auxiliaire de vie scolaire, temps scolaires aménagés en milieu ordinaire ou encore scolarité en milieu sanitaire).
Ainsi, selon le niveau de retentissement sur le fonctionnement global de l’enfant, les soins peuvent être prodigués de manière intégrative, en ambulatoire (CMP, CMPP, libéral), en hôpital de jour, ou encore en hospitalisation à temps complet (pour une première évaluation clinique ou prendre en charge un état aigu). La continuité des soins et la cohérence du travail psychothérapeutique avec l’enfant et sa famille sont essentielles [9]. Le pronostic à long terme serait positivement corrélé à la qualité du premier contact thérapeutique [10].
Le traitement médicamenteux, inscrit dans une prise en charge globale, constitue donc l’un des outils thérapeutiques à disposition du psychiatre. L’objectif de cet article est d’apporter un éclairage bibliographique précis sur la prise en charge thérapeutique médicamenteuse actuellement recommandée chez les enfants et adolescents souffrant de troubles schizophréniques.
Traitement médicamenteux
Recommandations internationales
Les recommandations pharmacologiques internationales ne sont pas toutes spécifiques de la population infanto-juvénile.
En France, les recommandations de la Haute autorité de santé (HAS) datent de juin 2007 et s’appliquent à l’ensemble des troubles schizophréniques sans distinction d’âge. Elles prévoient un recours privilégié aux antipsychotiques de seconde génération notamment chez l’adolescent, en raison d’un profil d’efficacité et de tolérance neurologique plus favorable. En l’absence de bénéfice thérapeutique malgré deux lignes d’antipsychotiques à posologie efficace pendant au moins 6 semaines et après avoir éliminé d’autres causes de mauvaise réponse (défaut d’observance, conduite addictive, interactions médicamenteuses, pathologie organique), la HAS recommande la prescription de clozapine [11].
Au Royaume Uni, le National Institute for Health and Care Excellence (NICE) fournit des recommandations spécifiques pour la population infanto-juvénile souffrant de schizophrénie, publiées en 2013 et révisées en 2016. Ainsi, le NICE propose de prescrire les antipsychotiques à une dose inférieure à la limite basse de celle recommandée chez les adultes (si la molécule choisie n’est pas homologuée pour les enfants et les adolescents) ou à une dose correspondant à la limite basse de celle recommandée chez les adultes (si la molécule est autorisée dans la population pédiatrique), ce pour une durée minimum de 4 à 6 semaines. La prescription de bithérapies d’antipsychotiques au long cours est déconseillée. Une surveillance accrue des effets secondaires potentiels est recommandée, notamment au cours de la titration (poids, taille, périmètre abdominal, fréquence cardiaque, tension artérielle, glycémie, HbA1c, bilan lipidique, prolactinémie). Enfin, comme chez l’adulte, en cas d’inefficacité de deux lignes successives d’antipsychotiques prescrites à dose adéquate pendant 6 à 8 semaines chacune, le recours à la clozapine est recommandé même en l’absence d’autorisation de mise sur le marché britannique [12].
Aux États-Unis, les dernières recommandations de l’American Psychiatric Association (APA) concernent l’ensemble des troubles schizophréniques sans critère d’âge et datent de 2010. Elles ne peuvent plus être considérées comme à jour d’après les auteurs [13].
Données de la littérature
Certains auteurs, comme Dumas et Bonnot dans leur publication de 2013, proposent un recours plus rapide à la clozapine dès l’échec d’une première ligne d’antipsychotique atypique (amisulpride, aripiprazole, rispéridone, olanzapine) bien conduite pendant 8 à 12 semaines [8]. Cette suggestion s’appuie sur les travaux de Kumra et al. en 2008, qui rapportent une supériorité thérapeutique de la clozapine par rapport à l’haloperidol et l’olanzapine à forte dose dans la population infanto-juvénile [14]. Par ailleurs, l’étude de Sporn et al. en 2007 montre que l’amélioration clinique des SDTP traités par clozapine est significativement corrélée au ratio [métabolite de la clozapine/clozapine] plasmatique, mais pas au taux plasmatique de clozapine ou du métabolite mesurés séparément. Chez l’enfant, le ratio [N-desmethylclozapine/clozapine] serait le seul marqueur de bonne réponse à la clozapine, alors que les taux plasmatiques de clozapine ou desméthylclozapine peuvent également être utilisés chez l’adulte [15].
Conditions de prescriptions et autorisations de mise sur le marché (AMM) en France
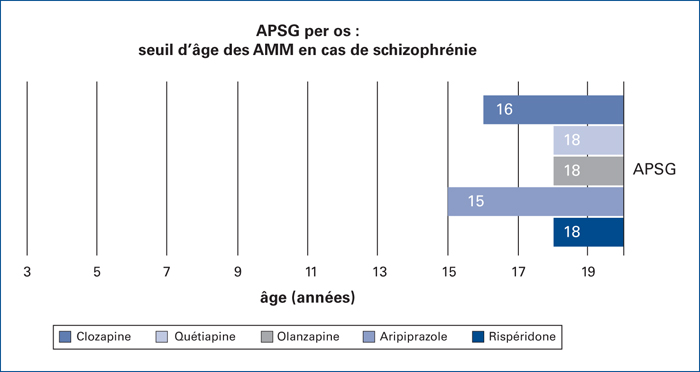
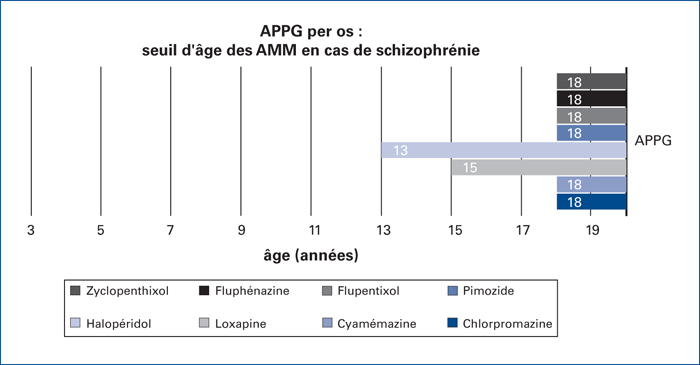
En France comme à l’international, la plupart des prescriptions d’antipsychotiques ne peuvent se faire qu’hors AMM [12]. (figures 1 et 2)
Antipsychotiques de seconde génération (APSG)
D’après les données Vidal 2018, la rispéridone est autorisée à partir de l’âge de 5 ans dans le cadre de troubles des conduites mais elle n’est pas recommandée avant 18 ans en cas de schizophrénie (en l’absence de données d’efficacité) [16].
L’aripiprazole peut être prescrit à partir de 15 ans pour des troubles schizophréniques et à partir de 13 ans pour un épisode maniaque modéré à sévère pendant 12 semaines seulement [16].
L’utilisation de l’olanzapine avant l’âge de 18 ans n’est pas recommandée en raison du manque de données de sécurité d’emploi et d’efficacité ainsi qu’une moins bonne tolérance à court terme chez les adolescents par rapport aux adultes (prise de poids, des anomalies lipidiques et hyperprolactinémie plus fréquentes). De même l’utilisation de la quétiapine avant l’âge de 18 ans n’est pas recommandée en raison d’un manque de données justifiant son utilisation dans cette tranche d’âge [16].
En ce qui concerne l’amisulpride, l’efficacité et la tolérance de ce traitement avant l’âge de 18 ans n’a pas été établie. Son utilisation n’est pas recommandée entre 15 et 18 ans et contre-indiquée avant 15 ans en l’absence de données cliniques [16].
Pour la clozapine, aucune étude pédiatrique n’a été réalisée. La sécurité et l’efficacité de cette molécule chez les moins de 16 ans n’ont pas été établies. La clozapine ne doit pas être prescrit à ce groupe de patients avant l’obtention de données supplémentaires, d’après les données Vidal 2018 [16].
Par ailleurs, aucune forme intramusculaire à libération prolongée n’est autorisée dans la population infanto-juvénile en l’absence de données de sécurité et d’efficacité chez les moins de 18 ans [16].
Antipsychotiques de première génération (APPG)
La chlorpromazine et la cyamémazine n’ont pas d’indication à proprement parler dans le traitement des schizophrénies chez l’enfant et l’adolescent. Leur seule indication commune chez l’enfant (à partir de 3 ans) est celle de troubles graves du comportement avec agitation et agressivité. Dans ce cas, les posologies recommandées sont respectivement de 1 à 5 mg/kg/j et 1 à 4 mg/kg/j, en privilégiant la solution buvable chez les moins de 6 ans. Pour ces deux molécules, les formes injectables ne sont autorisées que chez l’adulte [16].
En revanche, la loxapine PO est autorisée à partir de 15 ans pour le traitement des schizophrénies et états psychotiques aigus en forme per os ou injectable. La forme intramusculaire (IM) de cette molécule est autorisée à partir de 15 ans en cas d’agitation, agressivité ou anxiété associés à des troubles psychotiques [16].
La prescription d’halopéridol est autorisée dans le traitement de la schizophrénie à partir de 13 ans, en seconde intention, en cas d’échec ou d’intolérance aux autres traitements pharmacologiques. La posologie recommandée est de 0,5 à 3 mg/j, avec une dose maximale de 5 mg/j. La seule indication reconnue à partir de 6 ans concerne les autistes et troubles envahissants du développement présentant une agressivité sévère persistante, en administration orale. Les formes injectables à libération immédiate ou à libération prolongée ne sont pas autorisée dans la population infanto-juvénile [16]
Le pimozide (Orap) est autorisé chez l’enfant de plus de 6 ans uniquement dans l’indication de troubles graves du comportement (agitation, automutilations, stéréotypies) notamment dans le cadre des syndromes autistiques [16] . Une surveillance annuelle du retentissement cognitif (capacités d’apprentissage) est recommandée.
Le flupentixol (Fluanxol) et la fluphénazine (Modécate) ne sont pas autorisés chez l’enfant et l’adolescent. De même, les formes per os et injectable intramusculaire à action semi prolongée du zuclopenthixol (Clopixol), n’ont pas d’AMM dans la population infanto-juvénile. En revanche, le décanoate de zuclopenthixol, antipsychotique à action prolongée en forme injectable intra-musculaire, peut être prescrit en cas de troubles graves du comportement de l’enfant avec agitation et agressivité [16]. En 2012, un avis de la commission de transparence de la HAS précise que dans cette indication, le service médical rendu par cette molécule reste modéré et les données cliniques disponibles très limitées [17].
Efficacité et tolérance
Concernant l’efficacité de ces traitements chez les SDP et les SDTP, les auteurs s’accordent sur le fait que la réponse clinique aux antipsychotiques atypiques est de moins bonne qualité que chez les adultes [8, 14]. Bourgou Gaha et al. rapportent que des scores élevés de signes neurologiques mineurs, sans en préciser le seuil, seraient prédictifs d’une mauvaise réponse aux antipsychotiques atypiques [18].
Pour ce qui est de leur tolérance, la revue de littérature de Pappadopulos et al en 2004 fait état d’une meilleure tolérance extrapyramidale dans la population infanto-juvénile que chez les adultes [19]. Cependant les auteurs s’accordent sur le fait que les effets indésirables (prise de poids, sédation, hyperprolactinémie) sont plus fréquents chez les enfants et les adolescents que chez les adultes [8, 14, 15, 20-22]. Des études de tolérance de la quétiapine menées chez les enfants et adolescents ont mis en évidence que l’augmentation de la pression artérielle est un effet secondaire possible, spécifique de la population infanto-juvénile [16].
L’hypothèse retenue par Kumra et al. pour expliquer ces différences d’efficacité et de tolérance est celle du développement continu des systèmes de récepteurs à la dopamine et aux neurotransmetteurs pendant l’enfance et l’adolescence [14].
Durée de psychose non traitée (DPNT)
En 2016, Souaiby et al. font la synthèse des connaissances actuelles sur la durée de psychose non traitée (DPNT). Ainsi, ils affirment que l’augmentation de la DPNT est associée à un plus mauvais pronostic à court et long terme concernant : la sévérité des symptômes, les taux de rémission, le risque de rechute, le fonctionnement global et la qualité de vie des patients [23]. De même, en 2015 l’étude de Del Rey Meljias et al. menée chez 116 adolescents souffrant de SDP montre qu’une longue DPNT prédit de manière significative une détérioration du fonctionnement global deux ans après le premier épisode psychotique par rapport au fonctionnement pré-morbide [24]. La prise en charge précoce de ces troubles est donc un enjeu majeur de santé publique.
Autres options thérapeutiques envisagées
Compte tenu de la mauvaise tolérance des antipsychotiques atypiques chez l’enfant, les recherches actuelles explorent de nouvelles modalités thérapeutiques. Parmi elles, on retrouve quelques publications sur la stimulation magnétique transcrannienne répétée (rTMS) et la stimulation transcrânienne à courant direct (tDCS).
rTMS
La littérature suggère une efficacité modérée de la rTMS dans la réduction des symptômes chez les patients adultes atteints de schizophrénie [25]. La revue de littérature de Santford et al. réalisée en 2008 rappelle que les effets thérapeutiques de la rTMS chez l’adulte sur les symptômes positifs (dont les hallucinations auditives) seraient concluants, alors que l’efficacité sur les symptômes négatifs est équivoque [26]. Il existe peu de données disponibles sur l’efficacité et la tolérance de cette technique dans la population infanto-juvénile. De plus il s’agit d’un traitement lourd à mettre en œuvre pour cette population de patients souvent gravement malades [25].
tDCS
La tDCS est une technique d’électrostimulation du cerveau qui permettrait de moduler l’excitabilité corticospinale. L’induction d’un courant électrique d’un à deux milliampères d’amplitude pendant 10 à 30 minutes, de l’anode (excitatrice) vers la cathode (inhibitrice) permettrait de stimuler ou inhiber certaines zones cérébrales.
Cette technique présente l’avantage être non invasive chez les adultes comme chez les enfants [27, 28], peu coûteuse par rapport aux rTMS et mobile puisque l’équipement peut être utilisé en ambulatoire par un administrateur formé [25]. Des études récentes supposent l’efficacité de cette technique chez les adultes sans qu’elle ne soit jamais significative [29]. David Rapoport et Gogtay en 2013 considèrent qu’il s’agit d’une alternative thérapeutique intéressante chez les SDTP, en traitement adjuvant d’un traitement médicamenteux [25].
Cependant, il existe un manque de données sur la tDCS comme traitement des troubles psychiatriques de l’enfant et de l’adolescent [28]. De plus, en janvier 2017, un groupe d’experts européens mandaté par la Fédération internationale de neurophysiologie clinique a fait la synthèse de l’état des connaissances sur l’utilisation thérapeutique de la tDCS, à partir des études publiées jusqu’en septembre 2016. Ce groupe d’expert conclut que les preuves actuelles ne permettent pas de faire une recommandation de niveau A (efficacité définie) quelle que soit l’indication thérapeutique (y compris la schizophrénie) [30].
Conclusion
Il n’existe pas de traitement spécifique des schizophrénies précoces et très précoces par rapport aux schizophrénies débutant à l’âge adulte. Parmi les recommandations pharmacologiques internationales seul le NICE fait état de spécificités inhérentes à la population infanto-juvénile, notamment en termes d’adaptation posologique. Les recommandations internationales (HAS, APA, NICE) restent globalement similaires à celles des troubles schizophréniques adultes puisqu’elles prévoient toutes la prescription de clozapine en troisième intention après l’échec de deux lignes d’antipsychotiques. Cependant, les publications récentes de plusieurs auteurs proposent un recours plus rapide à la clozapine dès l’échec d’une première ligne de traitement, en raison de la supériorité thérapeutique de cette molécule par rapport à d’autres antipsychotiques chez les SDP et SDTP. Enfin, en l’absence de molécule ayant l’autorisation de mise sur le marché pour le traitement des schizophrénies avant l’âge de 15 ans, la plupart des prescriptions se font hors AMM.
Les antipsychotiques dans leur ensemble sont moins efficaces et moins bien tolérés sur les plans métabolique, sédatif et hormonal (hyperprolactinémie induite) chez les enfants et les adolescents que chez les adultes. C’est pourquoi d’autres options thérapeutiques non médicamenteuses telles que la rTMS et la TDCS sont actuellement à l’étude. Cependant, en l’absence de données évaluant la tolérance et/ou l’efficacité de ces techniques de neurostimulation chez les enfants et les adolescents, des études complémentaires sont indispensables.
Le traitement médicamenteux des SDTP et SDP est un paramètre essentiel d’une prise en charge efficiente, cependant il est indissociable d’une stratégie thérapeutique globale et énergique regroupant des mesures psychothérapeutiques, sociales et éducatives. La DPNT est un facteur pronostic des troubles schizophréniques, ainsi la prise en charge précoce des SDP et SDTP est un enjeu majeur de santé publique. Malgré cela, ce diagnostic ne doit pas être posé de manière précipitée car il engage l’avenir. En raison des multiples effets secondaires des antipsychotiques chez ces patients dont le développement cérébral n’est pas achevé, mais aussi en raison des conséquences sociales et des risques de stigmatisation, il est absolument indispensable de ne pas porter à tort un tel diagnostic. Ainsi le regard du psychiatre ne doit pas négliger l’évolution clinique au cours du temps et les spécificités majeures des phénomènes hallucinatoires chez les enfants. La diachronie, indispensable à la confirmation d’un diagnostic, constitue donc un garde-fou pour ne pas conclure à l’excès, et donc à tort, au diagnostic de schizophrénie. De plus, des consultations au cours desquelles un praticien à l’écoute tente de donner un sens à l’expression symptomatique qu’il observe, restent un préambule indispensable à toute prescription de psychotrope.
Liens d’intérêts
les auteurs déclarent ne pas avoir de lien d’intérêt en rapport avec cet article.
1 La base de données francophone SantePsy ainsi que la base de données internationale PubMed ont été consultées pour rédiger cet article.
![]() Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International
Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International