Hépato-Gastro & Oncologie Digestive
MENUPancréatite auto-immune de type 2 Volume 30, numéro 8, Octobre 2023
- Mots-clés : pancréatite auto-immune de type 2, MICI, RCH, échoendoscopie de contraste, corticothérapie
- DOI : 10.1684/hpg.2023.2644
- Page(s) : 854-60
- Année de parution : 2023
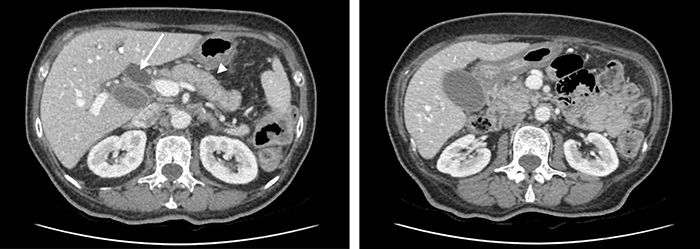
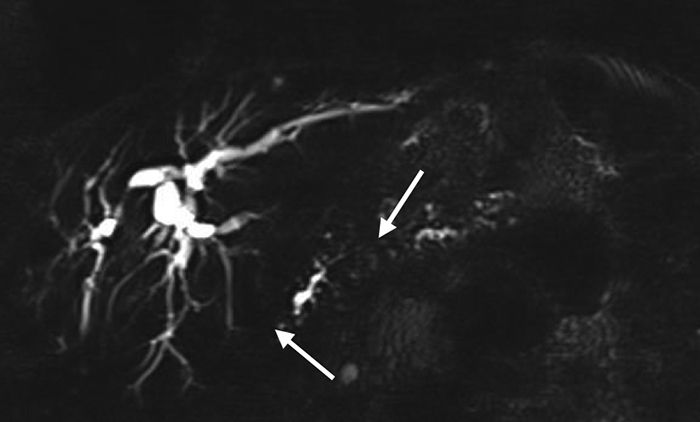
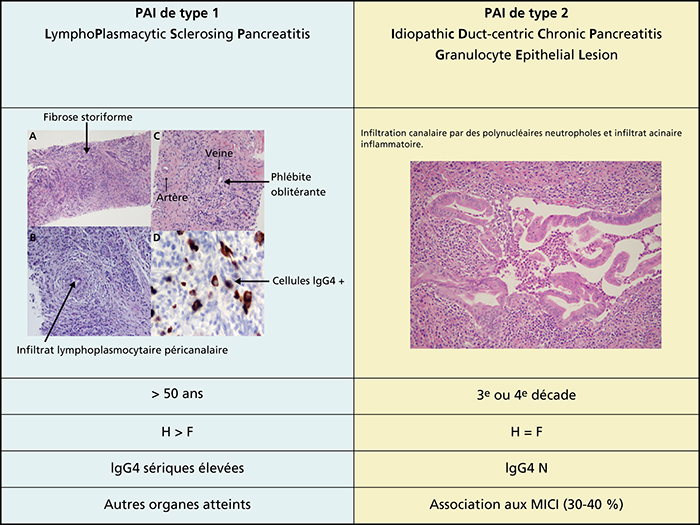
La pancréatite auto-immune (PAI) de type 2 est définie par une infiltration des canaux pancréatiques par des polynucléaires neutrophiles formant des GEL (granulocytic epithelial lesions), ce qui la distingue de la pancréatite auto-immune de type 1 qui correspond à une infiltration par des lymphocytes et des plasmocytes à IgG4. La PAI de type 2 est associée aux maladies inflammatoires chroniques de l’intestin (MICI) dans 30-40 % des cas. La présentation clinique la plus fréquente est la survenue d’une pancréatite aiguë non grave. Le diagnostic de PAI de type 2 est évoqué en présence de signes morphologiques parenchymateux et canalaires évocateurs de PAI (non spécifiques du type 1 ou 2) et d’un antécédent de MICI. Il n’y a pas de marqueur biologique spécifique. Le diagnostic est rarement formel (critères histologiques). Le principal diagnostic différentiel, comme pour les PAI de type 1, est l’adénocarcinome du pancréas. L’évolution est le plus souvent favorable, soit spontanément, soit après une corticothérapie qui est efficace dans plus de 90 % des cas.