Hépato-Gastro & Oncologie Digestive
MENULa pancréatite auto-immune passée au révélateur Volume 23, numéro 2, Février 2016
Illustrations
Tableaux
service de gastroentérologie et nutrition,
1, avenue Jean-Poulhès, TSA 50032,
31059 Toulouse cedex 9,
France
- Mots-clés : pancréatite auto-immune, IgG4, cholangite, pancréatite aiguë, adénocarcinome pancréatique, corticothérapie, immunosuppresseurs
- DOI : 10.1684/hpg.2016.1261
- Page(s) : 157-70
- Année de parution : 2016
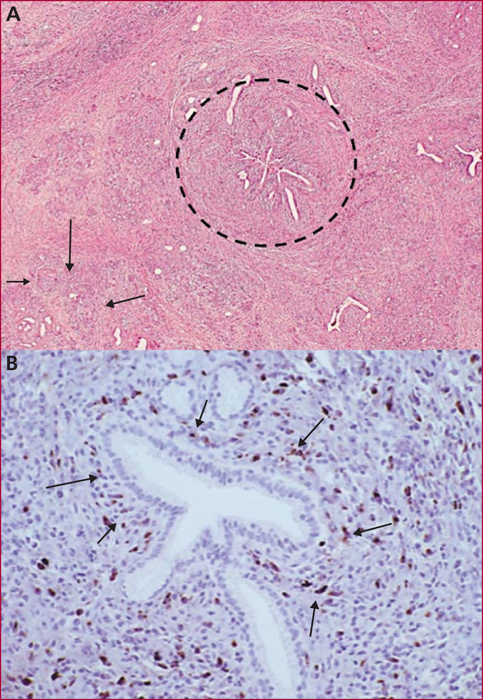
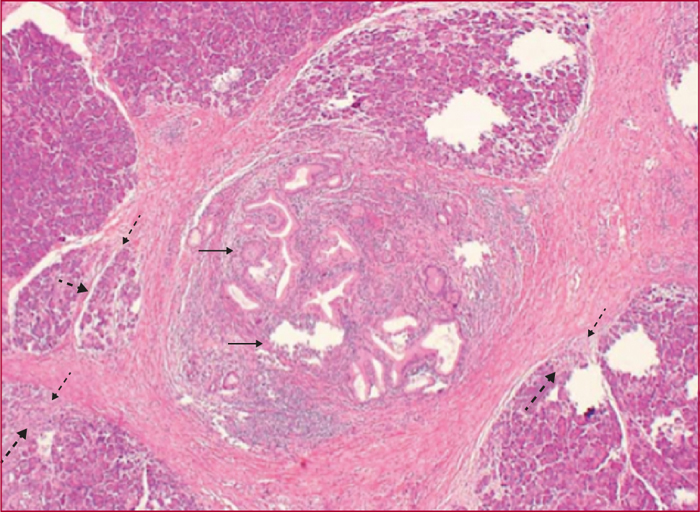
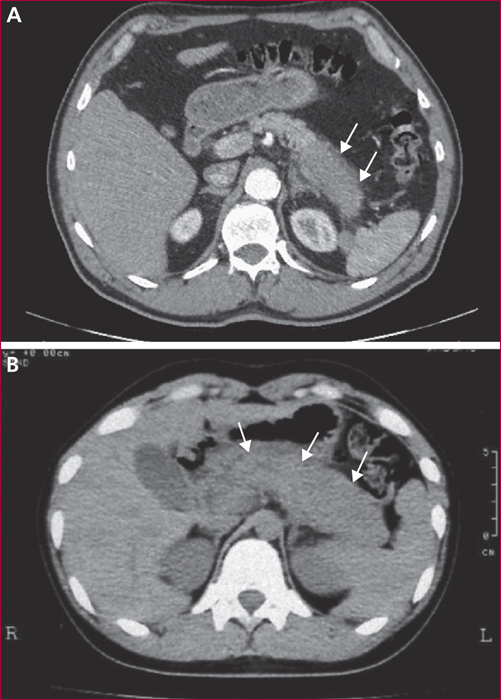
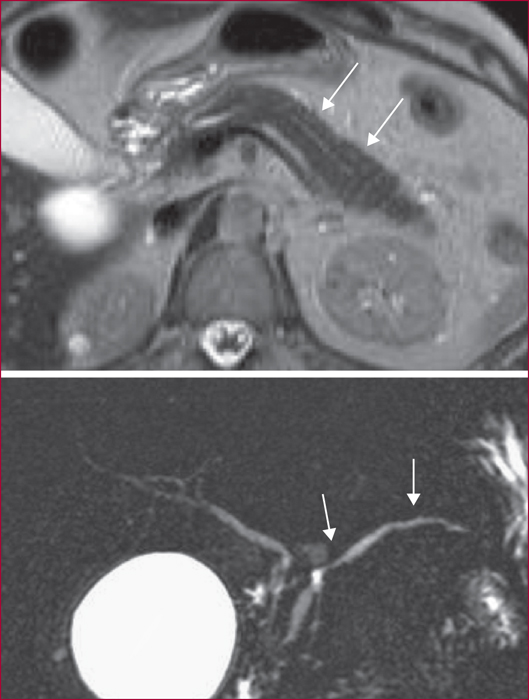
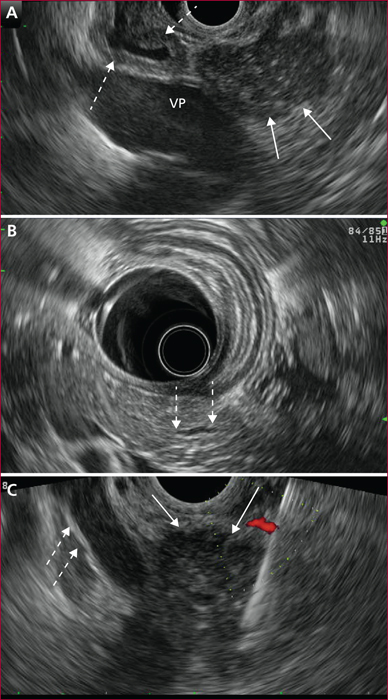
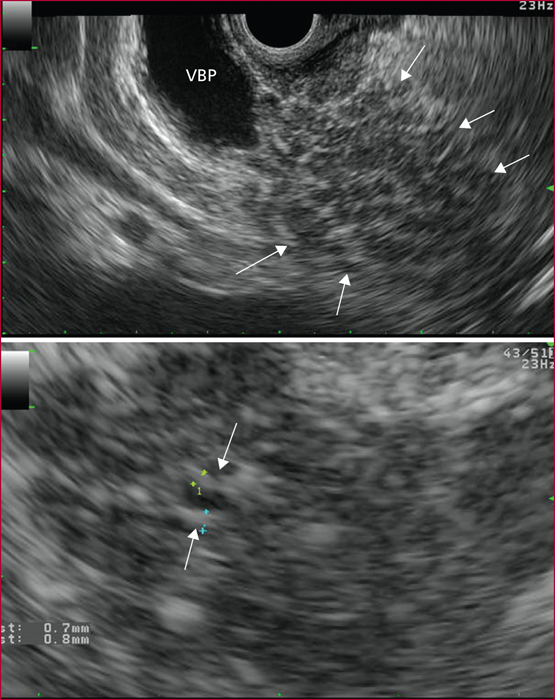
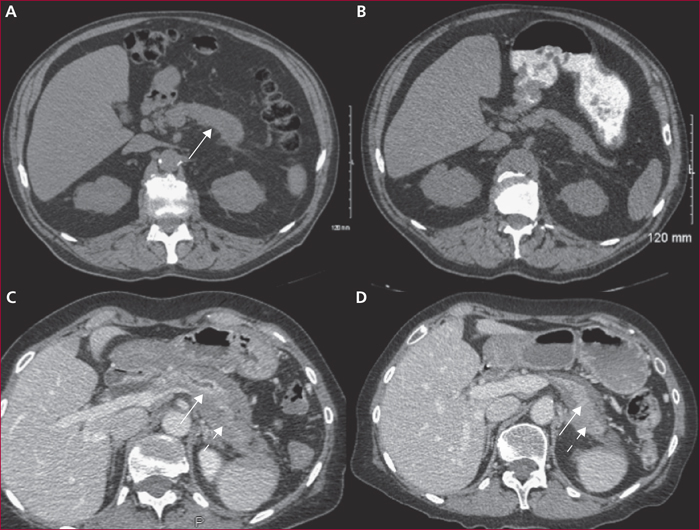
La pancréatite auto-immune (PAI) est divisée en deux entités anatomo-cliniques. La PAI de type 1 est caractérisée par des lésions de fibrose, d’infiltrat inflammatoire lymphocytaire et plasmocytaire avec un immuno-marquage positif à IgG4. Elle s’associe à une élévation sérique des IgG4 et des atteintes extrapancréatiques dans près de 50 % des cas, en particulier voies biliaires, glandes salivaires, rétropéritoine, rein, poumons. La PAI de type 2 est caractérisée par des lésions granulocytaires épithéliales avec infiltration péri-canalaire de lymphoplasmocytes sans IgG4. L’atteinte est uniquement pancréatique mais une maladie inflammatoire intestinale est associée dans 20 à 30 % des cas. Les principaux signes cliniques des PAI sont un ictère en rapport avec une forme pseudo-tumorale céphalique pancréatique et/ou une cholangite, des douleurs pancréatiques chroniques, des poussées de pancréatites aiguës idiopathiques. Les formes pseudo-tumorales font poser le diagnostic différentiel avec le cancer du pancréas. Les éléments du diagnostic reposent sur l’imagerie par scanner et IRM avec un aspect hypodense/hypo-intense diffus ou localisé, un halo inflammatoire péripancréatique, une quasi-disparition du canal principal ou des sténoses longues ou étagées sans dilatation d’amont. En échoendoscopie, l’atteinte inflammatoire est localisée ou diffuse avec contours hyperéchogènes et un canal de Wirsung sténosé avec des parois épaissies hypo- ou hyperéchogènes. Une cytoponction dirigée peut résoudre parfois les problèmes de diagnostic positif et différentiel. Le test thérapeutique par prednisolone pendant deux mois fait partie du diagnostic avec une régression rapide et significative des signes cliniques et radiologiques. Si la réponse thérapeutique est obtenue dans 90 % des cas, la récidive est observée dans 30 à 40 % des cas en particulier pour les PAI de type 1, avec manifestations extrapancréatiques notamment biliaires. Un nouveau traitement corticoïde est alors proposé avec mise en route d’un traitement de fond par immunosuppresseurs. Le pronostic est bon aux prix de séquelles à type d’insuffisances pancréatiques endocrine et exocrine dans environ 30 % des cas.