Hépato-Gastro & Oncologie Digestive
MENUComment surveiller une pancréatite chronique calcifiante ? Volume 30, numéro 2, Février 2023
- Mots-clés : pancréatite chronique calcifiante, insuffisance pancréatique exocrine, diabète, douleur chronique, adénocarcinome du pancréas
- DOI : 10.1684/hpg.2023.2533
- Page(s) : 166-74
- Année de parution : 2023
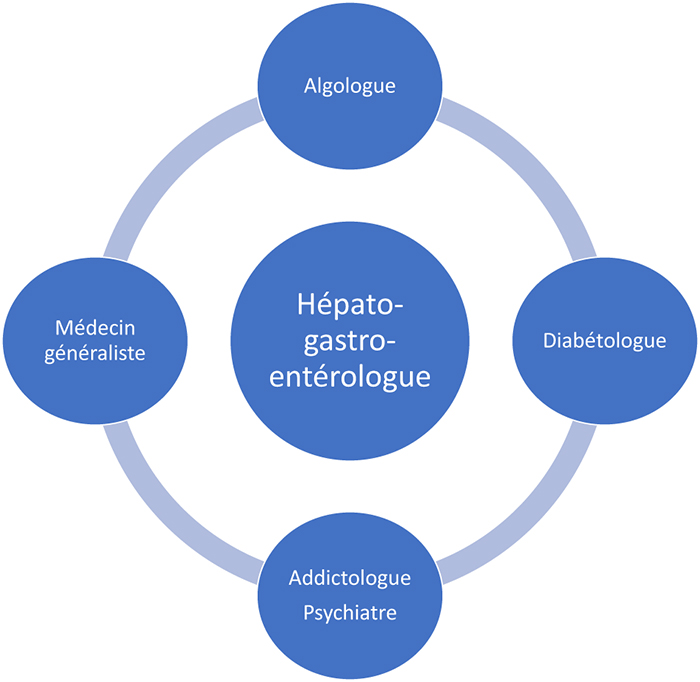
La pancréatite chronique calcifiante est une maladie inflammatoire chronique du pancréas à l’origine du développement d’une fibrose parenchymateuse et canalaire. La principale cause est l’alcoolisme chronique. De ces lésions découlent des symptômes, des complications aiguës et chroniques qui vont émailler l’évolution de cette affection qui se déroule sur 15 à 20 ans. En dehors des bilans cliniques et paracliniques nécessaires lors des complications aiguës, le praticien hépato-gastroentérologue doit assurer le suivi au long cours. Il va s’appuyer sur plusieurs praticiens de spécialités différentes reflétant ainsi le caractère multidisciplinaire de cette maladie. Au plan clinique, une consultation semestrielle s’attachera à aborder le problème de la douleur chronique (type, évolution, traitement, médicaments opiacés, dépendance), de l’état nutritionnel, de la consommation alcoolique et tabagique, des signes d’insuffisance pancréatique exocrine (poids, diarrhée) et endocrine, des complications liées au terrain (alcoolo-tabagisme). Au plan biologique, le dépistage de l’insuffisance exocrine est assuré par le dosage de l’élastase fécale (annuel), celui du diabète par la mesure semestrielle de l’hémoglobine glyquée. Il faut aussi surveiller le taux d’albumine sérique, le bilan hydroélectrolytique, rénal et hépatique et le taux de vitamine D. L’imagerie (cholangiopancréatographie IRM et/ou scanner) est nécessaire en cas de complications ou de nouveaux symptômes et de façon systématique au long cours pour dépister la survenue d’un adénocarcinome pancréatique, en particulier en cas de pancréatite chronique héréditaire (imagerie tous les ans ou deux ans en fonction de la cause de la pancréatite). Au moindre doute, une écho-endoscopie avec biopsie complétera ce bilan. Il faut adapter le traitement par les antalgiques, les extraits pancréatiques, les antidiabétiques oraux ou l’insuline voire discuter dans certains cas d’une endoscopie thérapeutique dans un centre expert. La pluridisciplinarité fait appel au médecin généraliste, diabétologue, psychiatre addictologue, algologue, opérateur en endoscopie bilio-pancréatique voire parfois au chirurgien du pancréas.