Hépato-Gastro & Oncologie Digestive
MENUHépatites auto-immunes : aspects diagnostiques et thérapeutiques Volume 23, numéro 7, Septembre 2016
Illustrations
Tableaux
APHP,
Faculté de Médecine Pierre et Marie Curie,
service d’hépatologie,
184 rue du Faubourg Saint-Antoine,
75012 Paris,
France
APHP,
Faculté de Médecine Pierre et Marie Curie,
Centre de référence des maladies inflammatoires des voies biliaires,
184 rue du Faubourg Saint-Antoine,
75012 Paris,
France
APHP,
Faculté de Médecine Pierre et Marie Curie,
Filière de maladies rares du foie de l’adulte et de l’enfant (FILFOIE),
184 rue du Faubourg Saint-Antoine,
75012 Paris,
France
APHP,
Faculté de Médecine Pierre et Marie Curie,
service d’anatomie pathologique,
184 rue du Faubourg Saint-Antoine,
75012 Paris,
France
- Mots-clés : hépatite, autoimmunité, autoanticorps, immunosuppresseurs
- DOI : 10.1684/hpg.2016.1323
- Page(s) : 637-52
- Année de parution : 2016
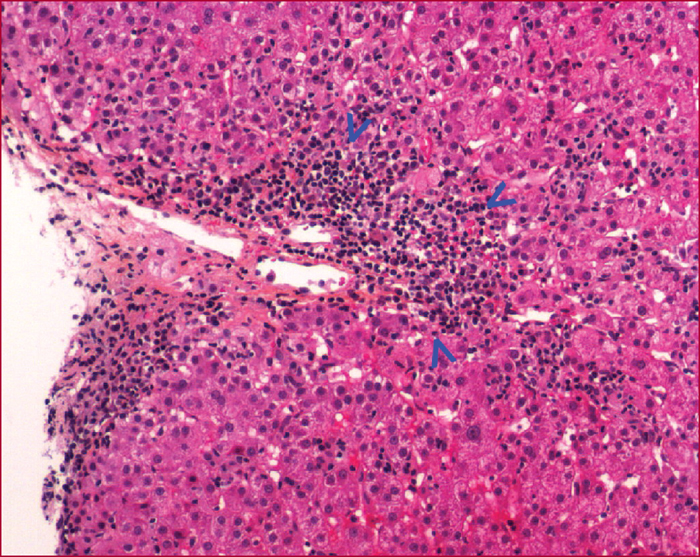
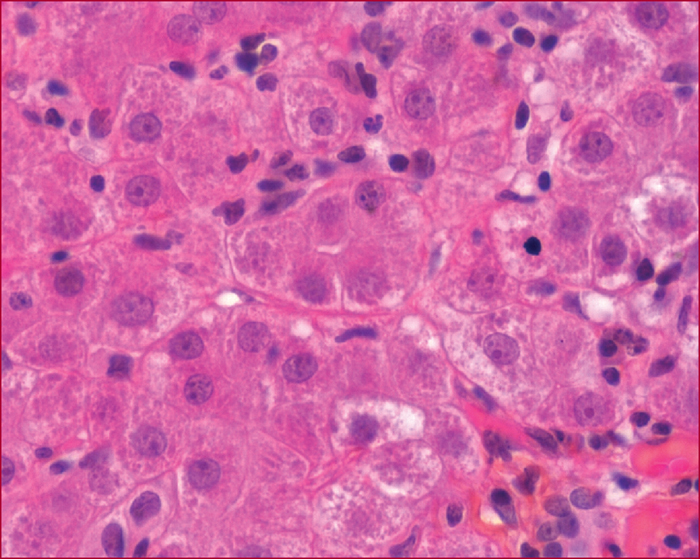
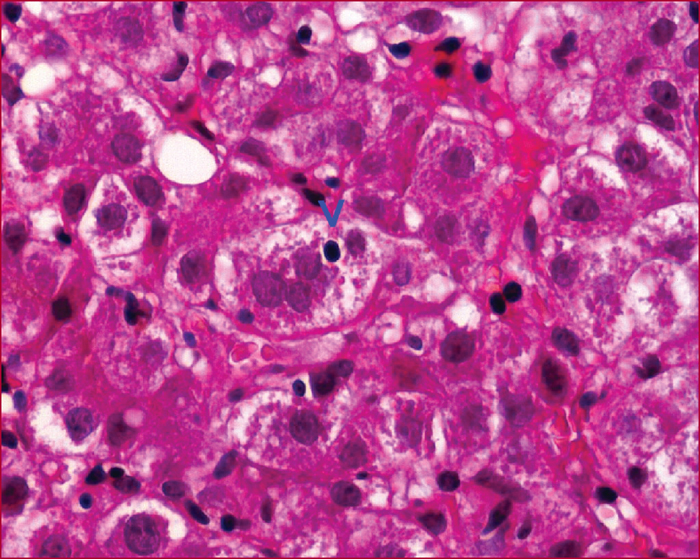
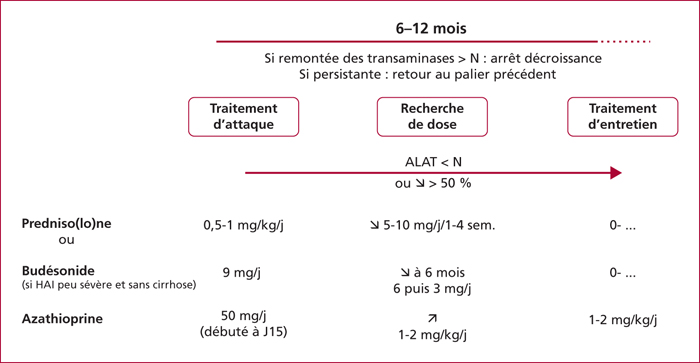
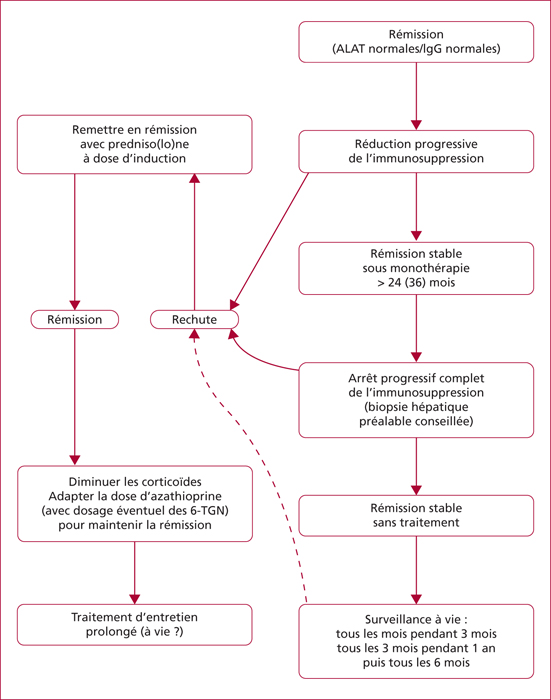
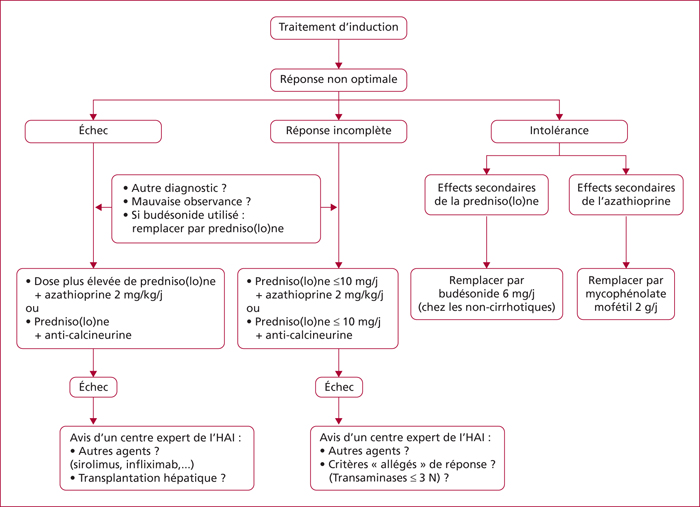
Les hépatites auto-immunes sont des maladies de cause inconnue affectant les enfants et les adultes de tout âge avec une nette prédominance féminine. Le mode de présentation est très polymorphe allant de la découverte fortuite à l’insuffisance hépatique aiguë. Le diagnostic repose sur la présence d’une hypergammaglobulinémie, d’autoanticorps particuliers et de lésions histologiques inflammatoires et nécrotiques. En fonction des autoanticorps présents, on distingue 2 grands types d’hépatite auto-immune : le type I (anti-noyaux et/ou anti-muscle lisse) est le plus fréquent alors que le type II (anti-microsomes de type 1) est plus rare et touche essentiellement l’enfant. Des formes mixtes avec les autres hépatopathies dites auto-immunes (cholangite biliaire primitive et cholangite sclérosante primitive) ont été décrites. En raison des conséquences thérapeutiques, il est important de différencier l’hépatite auto-immune des autres hépatites et l’utilisation de scores diagnostiques peut être utile en cas d’incertitude. Les bases du traitement de l’hépatite auto-immune n’ont pas changé depuis 30 ans. Elles reposent sur la corticothérapie associée à l’azathioprine. Le budésonide a moins d’effets secondaires mais ne doit pas être utilisé en cas d’hépatite très active ou de cirrhose. Le traitement est habituellement rapidement efficace mais dans la plupart des cas uniquement suspensif. La rechute à l’arrêt du traitement est la règle (80 % des cas). Le principal facteur de risque de récidive est le degré d’inflammation résiduelle sur la biopsie. Du fait de la fréquence des effets secondaires du traitement, une tentative d’arrêt est justifiée lorsqu’une rémission clinique, biologique et histologique est constatée après au moins 2 ans de traitement.