Hépato-Gastro & Oncologie Digestive
MENULa cirrhose dysmétabolique : le prochain défi pour les équipes de transplantation hépatique ? Volume 26, numéro 3, Mars 2019
- Mots-clés : transplantation hépatique, cirrhose dysmétabolique, syndrome métabolique, obésité, survie, récidive
- DOI : 10.1684/hpg.2019.1760
- Page(s) : 310-8
- Année de parution : 2019
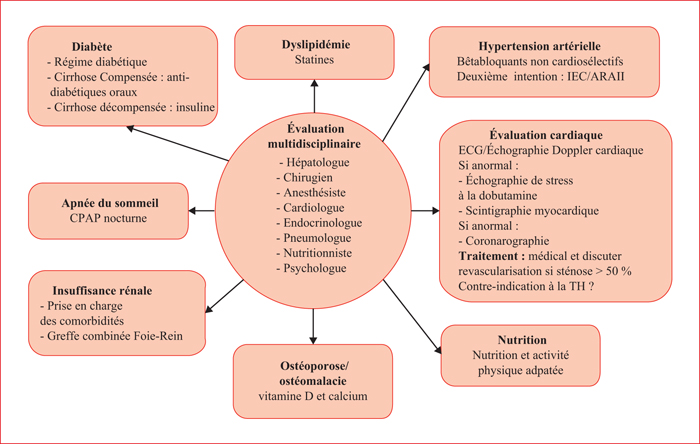
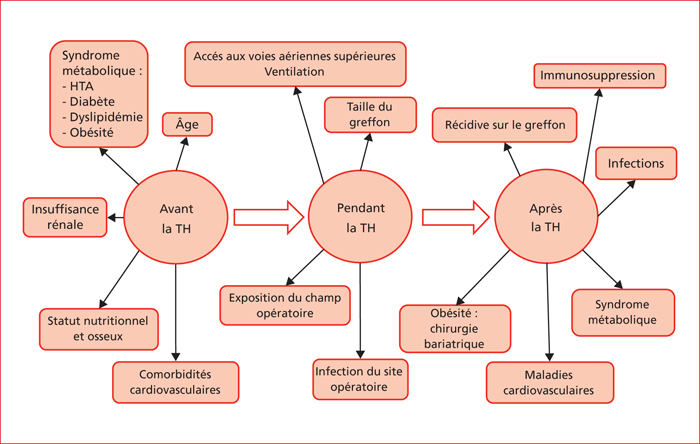
La stéatose hépatique, manifestation hépatique du syndrome métabolique, est l’une des principales causes de maladie chronique du foie. Le traitement de la cirrhose dysmétabolique avec insuffisance hépatique et/ou carcinome hépatocellulaire repose sur la transplantation hépatique (TH). Avec une augmentation de 170 % en 10 ans, la cirrhose dysmétabolique est aujourd’hui la seconde indication d’inscription sur liste de TH aux États-Unis. À l’inscription, les patients avec cirrhose dysmétabolique sont plus âgés avec de nombreuses comorbidités cardiovasculaires et rénales qui nécessitent une évaluation multidisciplinaire pré-greffe. Après la TH, la survie à cinq ans est similaire aux autres indications de TH, malgré une augmentation de la mortalité cardiovasculaire immédiate. Les principales causes de décès sont infectieuses, néoplasiques et cardiovasculaires. L’obésité est un facteur indépendant d’augmentation de la morbi-mortalité après la TH. La récidive de la maladie initiale sur le greffon est fréquente : 30 % à 90 % des patients présentent une stéatose du greffon à cinq ans et 30 % progressent vers la cirrhose. Aucun schéma spécifique d’immunosuppresseurs n’est établi, mais leur profil de toxicité doit être pris en compte. Chez ces patients, le seul traitement étiologique est celui de l’obésité, en l’absence de thérapeutique spécifique de la stéatohépatite non alcoolique. La place précise de la chirurgie bariatrique reste à définir mais, probablement, la gastrectomie verticale est à privilégier chez un patient stable dans les 6 à 12 mois après la TH.
![]() Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International
Cette œuvre est mise à disposition selon les termes de la
Licence Creative Commons Attribution - Pas d'Utilisation Commerciale - Pas de Modification 4.0 International