Hématologie
MENULeucémie lymphoïde chronique du sujet de plus de 80 ans : enfin des données prospectives sur les caractéristiques des patients et le traitement ! Volume 25, issue 1, Janvier-Février 2019
Figures
L’âge médian du diagnostic de la leucémie lymphoïde chronique (LLC) est de 71 ans. Étant souvent diagnostiquée à un stade asymptomatique, où la conduite à tenir est donc la surveillance, un nombre important de patients se retrouvent âgés de plus de 80 ans au moment de débuter la première ligne de traitement. Toutefois, même si certaines études pivots se sont consacrées aux patients âgés et/ou présentant des comorbidités, notamment les essais CLL11 [1] et RESONATE 2 [2], une fraction assez faible des patients inclus étaient âgés de plus de 80 ans (médiane d’âge de 73 ans). Par ailleurs, les deux seules investigations concernant cette classe d’âge, même si elles avaient montré qu’un traitement chez ces patients semblait réalisable, ont été réalisées de manière rétrospective limitant de ce fait leur impact [3, 4]. C’est pourquoi le Groupe allemand de la LCC (GCLLSG) s’est attaché à conduire un essai prospectif pour mieux définir les caractéristiques, la prise en charge et le devenir des patients âgés de 80 ans et plus.
Al Sawaf et al. [5] ont inclus 152 patients à partir de sept essais cliniques de phase III tous menés par le GCLLSG, soit 4 % des patients de ces différents essais. L’âge médian était de 82 ans et, à l’exception d’une personne, tous présentaient au moins une comorbidité associée. Le Cumulative Illness Rating Scale (CIRS), échelle utilisée en gériatrie, allant de 1 à 14, permettant de lister les pathologies associées entre elles, et déjà utilisée dans d’autres essais sur la LLC, présentait un score médian de 8 (0-18). Concernant les marqueurs habituels de mauvais pronostic, 69 % des patients présentaient un statut IgVH non muté et 16 % une délétion 17p, ce qui est légèrement plus que ce que l’on peut retrouver habituellement chez les patients LLC en première ligne.
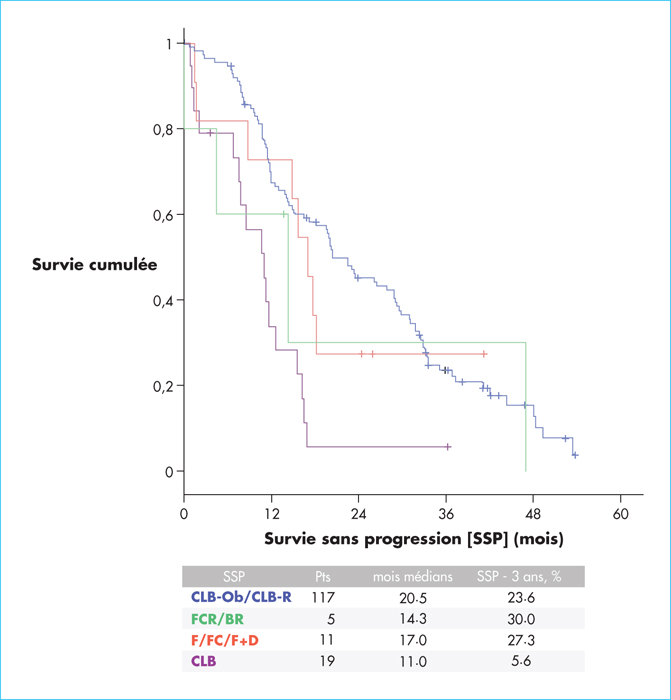
Quatre-vingt-dix pour cent des patients ont reçu un traitement contenant du chlorambucil (CLB), CLB et rituximab (CLB-R) pour 40 % (n = 56) d’entre eux, CLB et obinutuzumab (CHL-Ob) pour 37 % (n = 61), et CLB en monothérapie pour 13 % (n = 19). Le reste de la cohorte a principalement reçu des traitements par fludarabine en monothérapie (n = 10) ou en association avec le cylophosphamide seul (FC ; n = 1) ou avec le rituximab (RFC ; n = 2) ou bien rituximab-bendamustine (RB ; n = 3). Avec un suivi médian de 17,2 mois, la survie sans progression (SSP) médiane des patients traités par un schéma à base de CLB étaient de 20,5 mois, avec une SSP médiane la plus longue pour le groupe CLB-Ob de 28,9 mois (versus 16,5 pour CLB-R et 11 pour CLB seul) (figure 1). De plus, les patients obtenant les meilleurs taux de réponse étaient également les patients recevant une association d’anticorps anti-CD20 et de CLB (4 % de réponse complète pour CLB-R et 26 % pour CLB-Ob). Cependant, un nombre relativement conséquent (43 %) de patients a présenté au moins un évènement indésirable (EI) de grade 3 ou 4. Les manifestations les plus fréquentes étaient les leucopénies/neutropénies (40 %) ainsi que les infections (13 %) et notamment des voies aériennes supérieures ou pulmonaires. À noter que 66 patients (43 %) sont décédés pendant ou après la première ligne de traitement, dont 50 % pour un EI et 38 % pour une progression de la maladie.
Pour conclure, la prise en charge des patients atteints d’une LLC de 80 ans et plus reste un défi, et nécessite de particulièrement s’attacher aux comorbitiés et à l’état général de ces patients. Selon cette analyse, le chlorambucil reste très largement utilisé pour traiter ces derniers, avec toutefois un bénéfice à l’ajout d’un anticorps anti-CD20, comme l’obinutuzumab. De meilleurs outils sont nécessaire pour améliorer la décision de traiter ou non de tels patients qui peuvent s’avérer fragiles. Peu d’études s’étaient auparavant consacrées aux sujets « très » âgés dans la LLC, et considérant leur croissance démographique, il est nécessaire que de nouveaux essais aident à une meilleure compréhension et puissent améliorer leur prise en charge. Les thérapeutiques évoluant constamment dans cette hémopathie (ibrutinib, venetoclax, etc.), de nouveaux schémas de traitement devraient rapidement voir le jour pour traiter les sujets âgés avec, il faut espérer, des résultats toujours meilleurs.
![]() This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License
This work is licensed under a
Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License